Vous êtes engagée dans un parcours de PMA, ou vous envisagez de vous lancer dans cette aventure ? Sachez que vous n'êtes pas seule. De nombreuses femmes vivent cette expérience, avec son lot de défis émotionnels. Dans cet article, nous allons explorer l'importance cruciale du soutien psychologique tout au long de votre parcours PMA, pour vous aider à traverser cette période intense et à garder espoir.
Un parcours de PMA est souvent décrit comme des montagnes russes émotionnelles. Vous oscillez entre l'espoir et la déception, au gré des tentatives et des résultats. Chaque cycle commence par une phase d'anticipation et d'optimisme, portée par le désir profond de donner la vie. Puis vient le temps de l'attente, où l'incertitude peut générer stress et anxiété. Et si le résultat est négatif, c'est une vague de tristesse, de colère parfois, qui peut vous submerger.
Ces hauts et ces bas émotionnels peuvent se répéter pendant des mois, voire des années, jusqu'à ce que votre rêve de maternité se concrétise enfin. Cette instabilité émotionnelle peut être épuisante, tant physiquement que psychologiquement. Vous pouvez vous sentir isolée, incomprise, et avoir l'impression de perdre pied. C'est là que le soutien psychologique prend tout son sens.
Face à cette tempête émotionnelle, il est essentiel de pouvoir compter sur un entourage bienveillant et compréhensif. Votre partenaire, votre famille, vos amis proches peuvent être des piliers sur lesquels vous appuyer. N'hésitez pas à leur exprimer vos besoins, à partager vos ressentis avec ceux en qui vous avez confiance. Leur écoute et leur empathie peuvent être d'un grand réconfort dans les moments difficiles.
Cependant, il est parfois compliqué de se livrer à ses proches sur un sujet aussi intime et douloureux. Vous pouvez avoir peur de les inquiéter, de les lasser avec vos préoccupations. Ou bien vous avez l'impression qu'ils ne peuvent pas vraiment comprendre ce que vous traversez. C'est normal. Le soutien de professionnels peut alors être une ressource précieuse.
En parallèle du soutien médical, il est vivement recommandé de bénéficier d'un accompagnement psychologique adapté pendant votre parcours PMA. Cela peut prendre différentes formes, selon vos besoins et vos affinités.
Certains centres de PMA proposent des consultations avec un psychologue spécialisé. C'est l'occasion d'exprimer vos craintes, de travailler sur votre vécu, dans un cadre bienveillant et confidentiel. Ces échanges peuvent vous aider à mieux gérer vos émotions, à renforcer votre capacité à faire face aux aléas du parcours.
Vous pouvez aussi choisir un suivi thérapeutique en dehors de votre centre. Plusieurs approches sont possibles, des thérapies classiques aux méthodes plus alternatives. L'essentiel est de trouver un thérapeute en qui vous avez confiance, et une approche qui vous convient.
En plus des psychothérapies classiques, il existe de nombreuses autres approches qui peuvent vous apporter un mieux-être pendant votre parcours PMA. Certaines femmes trouvent un grand bénéfice dans les thérapies brèves, comme l'hypnose ou la PNL. Ces méthodes permettent de travailler sur son inconscient, pour dépasser certains blocages et mieux gérer son stress.
D'autres se tournent vers des soins plus énergétiques, comme l'acupuncture, le reiki ou le yoga. Ces pratiques ancestrales visent à rééquilibrer les énergies du corps et de l'esprit. Elles peuvent favoriser une meilleure gestion du stress, et apporter une sensation de détente et d'apaisement.
En ce qui me concerne, j'utilise la thérapie NMO-EMDR pour accompagner les femmes en parcours PMA. Cette approche permet de "reprogrammer" le cerveau, pour l'aider à mieux gérer les émotions intenses et le stress chronique. En quelques séances, il est possible de retrouver un équilibre émotionnel et de renforcer ses ressources intérieures.
La thérapie NMO-EMDR (Neuro-Motrice Oculaire - Eye Movement Desensitization and Reprocessing) est une approche particulièrement adaptée pour accompagner les femmes en parcours PMA. Cette méthode permet de traiter les traumatismes et les blocages émotionnels en stimulant les connexions neuronales par des mouvements oculaires. En quelques séances, il est possible de diminuer significativement le stress, l'anxiété et les pensées négatives liées au parcours.
La NMO-EMDR aide à renforcer les ressources intérieures, à retrouver confiance en soi et en son corps. Elle permet aussi de se projeter positivement dans l'avenir, en visualisant sereinement les étapes à venir. Cette thérapie douce et rapide est un véritable soutien pour traverser les tempêtes émotionnelles de la PMA, et se préparer à accueillir son bébé dans les meilleures dispositions. Si vous ressentez le besoin d'être accompagnée, n'hésitez pas à vous renseigner sur cette approche innovante et efficace.
Il n'est pas toujours facile d'exprimer à ses proches qu'on ressent le besoin d'un soutien psychologique. On peut avoir peur de les inquiéter, de passer pour quelqu'un de "faible" ou de "fou". Pourtant, il est essentiel de pouvoir communiquer sur ce besoin légitime.
Vous pouvez commencer par expliquer que le parcours PMA est une expérience très intense émotionnellement, et que vous ressentez le besoin d'être accompagnée pour traverser cette épreuve. Rassurez vos proches sur le fait que leur soutien vous est précieux, mais que l'aide d'un professionnel vous semble importante en complément.
N'hésitez pas à partager avec eux des articles ou des témoignages qui évoquent l'importance du soutien psychologique en PMA. Vous pouvez aussi leur proposer de vous accompagner à une séance, s'ils le souhaitent, pour qu'ils comprennent mieux la démarche. L'essentiel est d'exprimer votre besoin avec authenticité et bienveillance, pour que vos proches puissent l'entendre et le respecter.
Quand on est en parcours PMA, on peut être confronté à des questions maladroites ou blessantes de la part de son entourage. "Alors, c'est pour quand le bébé ?", "Pourquoi tu ne fais pas ci ou ça ?", "Tu es sûre que c'est une bonne idée de continuer ?"... Autant de remarques qui peuvent vous faire du mal, même si elles partent souvent d'une bonne intention.
Pour préserver votre bien-être émotionnel, il faut parfois poser des limites avec vos proches. Vous pouvez leur expliquer en douceur que certains sujets sont sensibles pour vous en ce moment, et que vous préféreriez ne pas en parler. Ou bien leur dire que vous comprenez leur sollicitude, mais que leurs questions vous mettent parfois mal à l'aise.
N'hésitez pas à être direct et authentique, tout en restant bienveillant. Vous pouvez par exemple leur dire : "Je sais que tu t'inquiètes pour moi, mais cette question me blesse. J'ai besoin de ton soutien, pas de tes conseils." Ou encore : "Quand tu me demandes si je suis enceinte, ça me rappelle douloureusement que ce n'est pas encore le cas. Je préfère qu'on évite d'en parler pour l'instant."
Bref ! En communiquant clairement vos besoins et vos limites, vous aidez vos proches à vous soutenir de la meilleure façon possible. Et vous vous protégez émotionnellement, pour vivre votre parcours PMA le plus sereinement possible.
Quel que soit le type d'accompagnement que vous choisissez, l'essentiel est d'oser demander de l'aide. Votre parcours PMA est une expérience unique et personnelle, mais vous n'avez pas à la vivre seule. Entourez-vous de personnes bienveillantes, de professionnels à votre écoute, qui sauront vous épauler dans cette aventure.
Prendre soin de votre équilibre psychologique, c'est vous donner les meilleures chances de vivre sereinement votre parcours, et d'accueillir votre bébé dans les meilleures conditions. C'est aussi un acte d'amour envers vous-même, une façon de reconnaître la légitimité de vos émotions et l'importance de votre bien-être.
Alors n'hésitez plus, offrez-vous le soutien dont vous avez besoin. Votre parcours PMA est une étape de vie intense, mais avec les bonnes ressources, vous avez toutes les cartes en main pour la traverser avec résilience et en sortir grandie. Gardez espoir, votre bébé est au bout du chemin.
Vous êtes engagée dans un parcours de PMA, ou vous envisagez de vous lancer dans cette aventure ? Sachez que vous n'êtes pas seule. De nombreuses femmes vivent cette expérience, avec son lot de défis émoti...
L'infertilité est une épreuve douloureuse pour de nombreux couples. Si vous avez une amie ou un proche qui traverse cette situation, vous voulez sûrement la soutenir de votre mieux. Mais parfois, même avec les meilleures intentions du monde, on peut blesser par des paroles maladroites. Voici 7 choses à éviter de dire à une femme en parcours d'infertilité, et pourquoi.
Cette phrase, souvent prononcée dans l'intention de rassurer, peut en réalité être très blessante pour une femme qui lutte contre l'infertilité.
Tout d'abord, elle sous-entend que c'est le stress qui empêche la conception, comme si l'infertilité était causée par un simple état d'esprit. Or, l'infertilité est une condition médicale complexe, qui peut avoir de multiples causes physiologiques. Dire à une femme de se détendre, c'est minimiser la réalité de sa situation et la culpabiliser en lui faisant porter la responsabilité de son infertilité.
De plus, cette remarque laisse penser qu'il suffirait de se relaxer pour que le problème se résolve comme par magie. Mais pour la plupart des couples infertiles, le chemin vers la parentalité est long et semé d'embûches. Cela demande des traitements médicaux lourds, des procédures invasives, et beaucoup de patience et de résilience. Suggérer que la solution est simple et à portée de main, c'est nier la complexité de leur parcours.
Enfin, affirmer que "ça va bien finir par arriver", c'est faire une promesse que vous ne pouvez pas tenir. Malheureusement, malgré tous leurs efforts, certains couples n'arriveront jamais à avoir un enfant biologique. Leur laisser croire le contraire, c'est leur donner de faux espoirs et rendre la déception encore plus cruelle.
Alors au lieu de minimiser leur souffrance avec des phrases toutes faites, offrez-leur une écoute bienveillante et sans jugement. Reconnaissez la difficulté de ce qu'ils traversent, et faites-leur savoir que vous êtes là pour eux, quoi qu'il arrive. C'est le plus beau soutien que vous puissiez leur apporter.
L'adoption est un merveilleux projet qui permet à de nombreux enfants de trouver une famille aimante. Mais suggérer l'adoption à un couple en parcours d'infertilité peut être maladroit et blessant, pour plusieurs raisons.
Tout d'abord, cela peut donner l'impression que vous ne croyez pas en leurs chances d'avoir un enfant biologique. Quand on lutte contre l'infertilité, on s'accroche à l'espoir de porter son enfant, de lui transmettre ses gènes. Même si l'adoption est une option envisageable, elle ne remplace pas ce désir profond. En la suggérant d'emblée, vous niez la légitimité de leur combat.
De plus, l'adoption est un processus long, complexe et éprouvant, tant sur le plan administratif qu'émotionnel. Ce n'est pas une décision qui se prend à la légère, sous l'impulsion d'un conseil extérieur. C'est un cheminement très personnel, qui demande beaucoup de réflexion et de préparation. En posant cette question, vous mettez le couple face à une pression supplémentaire, alors qu'ils ont besoin de cheminer à leur rythme.
Enfin, en présentant l'adoption comme une alternative évidente à l'infertilité, vous minimisez la souffrance du couple. Vous laissez entendre qu'il y a une solution simple à leur problème, et que s'ils ne la saisissent pas, c'est qu'ils s'entêtent pour rien. Or, le deuil de la fertilité est un processus long et douloureux, qui ne peut être balayé d'un revers de main.
Bien sûr, si le couple aborde lui-même le sujet de l'adoption, vous pouvez les écouter et les soutenir dans leur réflexion. Mais évitez d'imposer cette option comme une évidence ou une solution miracle. Respectez leur cheminement, leurs choix, et laissez-les avancer à leur rythme sur ce chemin si personnel qu'est la construction de leur famille.
Quand on veut réconforter un proche qui traverse une épreuve, il peut être tentant de relativiser en disant "ça pourrait être pire". Mais face à l'infertilité, cette remarque est souvent plus blessante qu'autre chose.
Bien sûr, dans l'absolu, il y a toujours une situation plus grave que la sienne. Mais cela ne rend pas pour autant sa souffrance moins légitime ou moins intense. Dire "ça pourrait être pire", c'est minimiser la douleur vécue, comme si elle n'était pas assez importante pour être reconnue.
De plus, cette phrase laisse entendre qu'il faudrait se réjouir de ne pas avoir de problème plus grave, comme si l'infertilité était finalement un moindre mal. Mais pour ceux qui rêvent de fonder une famille, c'est un véritable drame qui remet en question tous leurs projets de vie. Leur dire qu'ils devraient relativiser, c'est nier l'importance de leur désir d'enfant.
Enfin, comparer les souffrances n'a pas de sens et n'apporte aucun réconfort. Chaque épreuve est unique et vécue différemment selon les individus. Ce n'est pas parce que d'autres vivent des choses terribles que la douleur de l'infertilité est moins valable ou plus facile à porter.
Alors au lieu de chercher à minimiser leur peine, accueillez-la avec bienveillance et compassion. Reconnaissez la difficulté de ce qu'ils traversent, sans jugement ni comparaison. Faites-leur savoir que leur souffrance est légitime et que vous êtes là pour les soutenir, quelle que soit l'issue de leur parcours. C'est ce dont ils ont besoin pour se sentir compris et épaulés dans cette épreuve.
Quand on voit un proche souffrir d'infertilité, il est naturel de vouloir l'aider en partageant des conseils ou des expériences positives. Mais suggérer une méthode miracle, même avec les meilleures intentions du monde, peut être contre-productif et blessant.
Tout d'abord, chaque parcours d'infertilité est unique. Les causes sont multiples et souvent complexes, et ce qui a fonctionné pour l'un ne marchera pas nécessairement pour l'autre. En suggérant une solution toute faite, vous laissez entendre que leur problème est simple et que s'ils n'y ont pas pensé, c'est qu'ils ne se donnent pas assez de mal. C'est une forme de jugement qui peut être très culpabilisante.
De plus, les couples infertiles sont généralement très bien informés sur les différentes options qui s'offrent à eux. Ils ont fait de nombreuses recherches, consulté des spécialistes, et sont accompagnés par des professionnels. Ils n'ont pas besoin qu'on leur dise quoi faire, mais plutôt qu'on fasse confiance à leurs choix et qu'on respecte leur expertise sur leur propre situation.
Par ailleurs, partager des "success stories" peut donner de faux espoirs et rendre la déception encore plus cruelle si ça ne fonctionne pas. Chaque annonce de grossesse dans l'entourage est déjà une épreuve pour un couple infertile, car elle ravive leur propre douleur. Alors brandir ces exemples comme des promesses, c'est risquer de les blesser davantage.
Enfin, se focaliser sur les solutions pratiques, c'est occulter la souffrance émotionnelle liée à l'infertilité. Plus que des conseils, les couples ont souvent besoin de se sentir compris et soutenus dans ce qu'ils traversent. Ils ont besoin qu'on reconnaisse la difficulté de leur parcours, sans chercher à tout prix à le "réparer".
Sous-entendre qu'un couple sans enfant a de la chance, c'est minimiser leur souffrance. Bien sûr, avoir des enfants implique des nuits courtes et peu de temps pour soi. Mais pour ceux qui désirent fonder une famille, ces contraintes sont bien peu de choses comparées au bonheur d'être parent. Alors évitez les comparaisons maladroites et concentrez-vous plutôt sur leur ressenti.
Dire à une femme qu'elle a le temps de faire un bébé plus tard, c'est méconnaître la réalité de l'infertilité. Même si l'âge joue effectivement un rôle, des problèmes de fertilité peuvent survenir à tout âge. De plus, cette remarque nie l'urgence du désir d'enfant. Quand on est prêt à fonder une famille, chaque mois compte et l'attente peut être très douloureuse. Plutôt que de relativiser avec l'âge, reconnaissez la légitimité de leur projet et apportez votre soutien.
Quand un couple rencontre des difficultés à concevoir, il n'est pas rare d'entendre des remarques du type "Et si c'était psychologique ?". Cette question, souvent posée avec bienveillance, peut en réalité être très culpabilisante et blessante pour les personnes concernées.
Tout d'abord, elle sous-entend que l'infertilité est causée par un blocage mental, comme si c'était "dans la tête". Cela revient à nier la réalité médicale de l'infertilité, qui est une condition complexe pouvant avoir de multiples causes physiologiques (problèmes hormonaux, dysfonctionnement des organes reproducteurs, etc.). En suggérant une origine psychologique, on minimise la dimension physique de leur problème.
De plus, cette remarque laisse entendre que la solution est simple : il suffirait de résoudre le blocage psychologique pour que la conception advienne naturellement. C'est une vision réductrice qui fait porter la responsabilité de l'infertilité sur les épaules du couple, et en particulier de la femme. Si elle ne tombe pas enceinte, ce serait de sa faute, car elle n'arrive pas à se libérer de ses freins psychologiques. C'est une pression énorme qui s'ajoute à une situation déjà très éprouvante.
Par ailleurs, même si le stress et les facteurs psychologiques peuvent effectivement jouer un rôle dans l'infertilité, ce n'est jamais la seule cause. Les couples infertiles sont souvent suivis par des spécialistes qui prennent en compte tous les aspects de leur situation, y compris la dimension émotionnelle. Ils n'ont pas besoin qu'on leur suggère des pistes qu'ils ont probablement déjà explorées avec leurs médecins.
L'infertilité est un sujet sensible car elle touche à ce qu'il y a de plus intime : le désir d'enfant, la féminité, la virilité. C'est une épreuve qui ébranle l'identité et les projets de vie. En plus de l'impact émotionnel, les parcours médicaux sont souvent lourds et éprouvants. Alors face à un proche infertile, la meilleure chose à faire est souvent d'écouter avec bienveillance et de se montrer disponible. Chaque mot compte, alors choisissez-les avec douceur et délicatesse.
L'infertilité est une épreuve douloureuse pour de nombreux couples. Si vous avez une amie ou un proche qui traverse cette situation, vous voulez sûrement la soutenir de votre mieux. Mais parfoi...
Au fil des années, et pour l'avoir vécu, j'ai pu constater à quel point l'infertilité inexpliquée est une épreuve particulièrement difficile à traverser pour les couples qui y sont confrontés. Lorsque tous les bilans médicaux sont normaux mais que la grossesse tant désirée ne survient pas malgré des rapports sexuels réguliers, il est légitime de s'interroger sur une possible origine psychologique à ces difficultés à concevoir. Une même question traverse de nombreuses femmes confrontées à cette infertilité inexpliquée : "et si le problème était dans ma tête ?". C'est à cette interrogation que nous allons tenter de répondre dans cet article.
On parle d'infertilité lorsqu'un couple n'arrive pas à obtenir une grossesse après 12 mois de rapports sexuels réguliers sans contraception. C'est une situation très déstabilisante pour les couples concernés. Ne pas avoir d'explication rationnelle, ne pas savoir pourquoi ce bébé tant désiré ne vient pas, c'est une véritable souffrance qui s'ajoute à celle de ne pas réussir à concevoir.
Face à ce constat, certains praticiens évoquent la possibilité de blocages psychologiques qui pourraient inconsciemment freiner la survenue d'une grossesse. On entend alors parler d'infertilité psychologique...
La question de l'existence d'une infertilité d'origine purement psychologique reste controversée dans le milieu médical. S'il est indéniable que des facteurs psychologiques comme le stress, l'anxiété ou des traumatismes passés peuvent impacter négativement la fertilité, il serait réducteur et culpabilisant de penser que l'infertilité inexpliquée est uniquement "dans la tête". Cela viendrait légitimer toutes ces phrases insupportables que l'on entend bien trop souvent : " cela viendra lorsque tu arrêteras d'y penser", " partez en vacances ça va marcher"...
En réalité, les causes d'infertilité sont toujours multifactorielles, résultant d'une combinaison complexe de facteurs biologiques, environnementaux et psychologiques. Ne pas avoir d'explication rationnelle à ses difficultés à concevoir est une source de souffrance supplémentaire.
Plutôt que de parler d'infertilité psychologique, il serait donc plus juste d'évoquer l'impact des facteurs psychologiques sur la fertilité. Ces facteurs ne sont qu'une partie du puzzle et ne doivent pas occulter les causes médicales ou même environnementales. Une prise en charge globale, tant sur le plan physique que psychique, est essentielle pour accompagner au mieux les personnes confrontées à l'infertilité.
Si la prise en compte des facteurs psychologiques dans le parcours d'infertilité est essentielle, la tentation est grande de faire de l'infertilité dite "inexpliquée" une cause fourre-tout quand aucune explication médicale n'est trouvée.
Pourtant, même lorsque les bilans médicaux sont normaux et que la science n'identifie pas d'entrave médicale à la fertilité, cela ne signifie pas pour autant que la cause de l'infertilité est psychologique. De nombreuses zones d'ombre subsistent et les connaissances scientifiques actuelles ne permettent pas toujours d'expliquer l'absence de grossesse. N'oublions pas que la fertilité a encore bien des mystères et qu'à situation égale, les chances de tomber enceinte ne le sont pas. Des carences micro nutritionnelles (comme l'iode, la vitamine d...) peuvent être contreproductives, le système immunitaire peut être en cause ou encore des bilans plus poussés de tyroïdes peuvent être nécessaires et parfois oui, des blocages inconscients peuvent entraver le chemin d'une maternité.
S'il est vrai que le psychisme joue un rôle important dans le fonctionnement de notre corps, il serait réducteur et culpabilisant de penser que l'infertilité inexpliquée est uniquement d'origine psychologique. Pour autant, on ne peut nier l'influence de certains facteurs émotionnels et psychologiques sur les chances de concevoir :
Tous ces éléments, parfois inconscients, peuvent effectivement avoir un impact sur la fertilité et rendre le parcours vers la parentalité plus complexe. Cependant, il est crucial de se rappeler que l'infertilité a des causes multifactorielles. Les aspects psychologiques ne constituent qu'une partie du puzzle, tout comme les facteurs médicaux, environnementaux ou génétiques. Le bien-être mental, comme tout aspect de notre santé, peut être travaillé, éclairé et amélioré. Vous n'êtes pas dépourvu de solutions face à cette situation, et il est tout à fait possible de surmonter ces blocages inconscients !
Même si elle n'explique pas tout, la souffrance psychologique liée à l'infertilité est bien réelle et il est important de la prendre en compte. Voici quelques pistes pour vous aider à traverser cette épreuve sur le plan émotionnel :
Parmi les différentes approches thérapeutiques proposées aux personnes souffrant d'infertilité, la NMO-EMDR (Neurothérapie par les Mouvements Oculaires) apparaît comme une piste intéressante pour résoudre certains blocages psychologiques.
L'objectif est d'aider les patientes à identifier et à dépasser d'éventuels blocages inconscients liés à leur histoire personnelle : traumatismes passés non résolus, blessures d'enfance, peurs inconscientes de la maternité....
Bien sûr, cette thérapie ne constitue pas une solution miracle et ne peut se substituer à un suivi médical classique. Mais en complément d'une prise en charge globale, elle offre un espace pour mettre des mots sur ses souffrances et trouver des ressources pour mieux vivre cette épreuve. Un accompagnement précieux pour retrouver confiance en soi, en son corps et en son potentiel de fertilité.
En conclusion, l'infertilité est une épreuve complexe qui fait intervenir de multiples facteurs, à la fois physiques et psychologiques. Si les causes médicales comme des problèmes au niveau des trompes ou trouble de l'ovulation sont souvent mises en avant, il ne faut pas négliger l'impact des facteurs psychologiques dans l'infertilité, sans pour autant y coller une étiquette d'infertilité psychologique. Le stress, l'anxiété, des traumatismes passés non résolus peuvent inconsciemment bloquer le processus de procréation et compliquer le parcours des couples en âge de procréer.
Pour autant, il serait culpabilisant de penser que l'infertilité inexpliquée est uniquement d'origine psychogène. Quand un couple consulte pour infertilité après 12 mois de rapports réguliers sans contraception et qu'aucune cause n'est identifiée, cela ne signifie pas que le problème est "dans leur tête". Les praticiens doivent faire preuve d'empathie et proposer un accompagnement global, tant sur le plan médical que psychologique pour les soutenir dans ce parcours du combattant.
L'Assistance Médicale à la Procréation (AMP) offre de précieuses chances supplémentaires de concevoir un bébé. Mais elle ne dispense pas d'une prise en charge des aspects émotionnels. Un suivi psychologique avant et pendant le parcours de PMA permet aux membres du couple de mettre des mots sur leur vécu, d'identifier d'éventuels blocages inconscients et de trouver des ressources pour mieux traverser cette période.
En parallèle des traitements, il est essentiel d'adopter une hygiène de vie favorable à la fertilité : gestion du stress, activités de loisirs ressourçantes, diminution de la consommation de tabac... Prendre soin de soi et de son couple est primordial. Avec un accompagnement médical et psychologique adapté, il est possible de surmonter les obstacles et de réaliser son rêve de fonder une famille. Gardez espoir et confiance en votre chemin vers la parentalité.
En tant que thérapeute, mon rôle est de vous accompagner sur le chemin de la parentalité en vous aidant à surmonter les défis psychologiques que vous rencontrez, sans jamais vous culpabiliser. Grâce à des outils comme l'EMDR, la NMO-EMDR ou le coaching féminin, je suis là pour vous aider à apaiser votre mental, à libérer votre potentiel de fertilité et à garder espoir.
Rappelez-vous que vous n'êtes pas seuls dans cette épreuve. Des professionnels sont à votre écoute pour vous épauler à chaque étape. Ensemble, nous trouverons les ressources nécessaires pour avancer vers ce bébé que vous désirez tant, à votre rythme et en respectant votre histoire. Gardez confiance, votre parcours a un sens même s'il est parfois douloureux. De beaux jours vous attendent, j'en suis convaincue.
Avec tout mon soutien,
Au fil des années, et pour l'avoir vécu, j'ai pu constater à quel point l'infertilité inexpliquée est une épreuve particulièrement difficile à traverser pour les couples qui y sont confrontés. Lorsque tous les bilans médic...
Bonjour à toutes ! Aujourd'hui, j'ai envie de vous parler d'un sujet qui me tient particulièrement à cœur : comment la thérapie EMDR peut vous aider à traverser les montagnes russes émotionnelles d'un parcours PMA. En tant que thérapeute spécialisée dans l'accompagnement des femmes en situation d'infertilité, j'ai pu constater à quel point cette approche innovante pouvait faire une réelle différence. Alors, prêtes à en découvrir tous les bienfaits ? C'est parti !
Avant toute chose, faisons un petit point sur ce qu'est l'EMDR. Derrière cet acronyme un peu barbare se cache une approche thérapeutique révolutionnaire : la Désensibilisation et Retraitement par Mouvements Oculaires. Concrètement, il s'agit d'une thérapie brève qui permet de "digérer" des événements traumatiques en stimulant alternativement le cerveau droit et gauche, notamment par des mouvements oculaires.
Lors d'une séance, on va revisiter ensemble les souvenirs difficiles liés à votre parcours d'infertilité, tout en vous ancrant dans le moment présent grâce à des stimulations bilatérales. Petit à petit, la charge émotionnelle associée à ces événements va diminuer, vous permettant de les intégrer de manière plus sereine.
Comme vous le savez sûrement, un parcours PMA est souvent synonyme de stress et d'anxiété intenses. Entre les traitements, l'attente des résultats, les déceptions parfois... Il y a de quoi se sentir submergée émotionnellement ! C'est là que l'EMDR peut faire des merveilles en vous aidant à mieux gérer votre stress.
Grâce au retraitement des souvenirs difficiles, vous allez progressivement vous libérer de cette anxiété qui vous pèse tant. Fini les nuits d'insomnie à ruminer, les crises d'angoisse à l'approche d'une échographie... Vous apprendrez à accueillir vos émotions avec plus de recul et de sérénité. Un vrai soulagement, croyez-moi !
Un parcours d'infertilité met souvent à mal notre confiance en nous et en notre corps. On a l'impression de ne plus le contrôler, de ne plus pouvoir lui faire confiance... L'EMDR va justement vous aider à vous reconnecter positivement à votre corps et à restaurer cette confiance ébranlée.
Au fil des séances, vous allez pouvoir vous défaire de ces pensées négatives qui vous habitent ("mon corps me trahit", "je ne suis pas une vraie femme"...) pour les remplacer par des croyances plus bienveillantes. Votre estime de vous va se renforcer et vous pourrez enfin renouer avec votre corps et votre féminité.
S'il y a bien une chose qui caractérise un parcours PMA, c'est cette attente interminable rythmée par de nombreuses incertitudes. Une véritable épreuve pour notre moral ! Là encore, l'EMDR a plus d'un tour dans son sac pour vous aider.
En travaillant sur votre capacité à lâcher-prise et à vivre dans le moment présent, cette thérapie va vous permettre d'apprivoiser plus sereinement cette période si particulière. Fini de paniquer dès qu'une pensée négative vous traverse l'esprit, vous apprendrez à les accueillir sans vous laisser envahir. Un changement de perspective salvateur !
On le sait, l'infertilité met souvent le couple à rude épreuve. Tensions, incompréhensions, parfois même remise en question de votre projet de vie à deux... Pas facile de préserver son intimité dans ces conditions. Bonne nouvelle, l'EMDR peut aussi vous aider sur ce plan !
En apaisant votre détresse émotionnelle, cette thérapie va vous permettre de faire de la place et vous permettre de vos connecter plus facilement à votre partenaire. Lorsque nous nous sentons mieux avec nous-même, nous nous sentons généralement mieux avec les autres. Vous pourrez communiquer plus sereinement sur ce que vous vivez et retrouver cette complicité parfois mise à mal. De quoi solidifier encore davantage les fondations de votre couple.
Enfin, l'un des plus grands bienfaits de l'EMDR est sans doute de vous aider à vous projeter à nouveau dans l'avenir. Quand on est en plein parcours PMA, on a parfois l'impression que plus rien d'autre n'existe, que notre vie est en suspens...
En vous libérant du poids des traumatismes passés, l'EMDR va vous permettre de vous reconnecter à vos désirs profonds, à ce(ux) qui vous fait vibrer au-delà de votre projet de bébé. Vos rêves vont pouvoir refaire surface et s'ancrer dans du concret. Quelle que soit l'issue de votre parcours, vous saurez que la vie continue et qu'elle est riche de possibles !
Au-delà de la souffrance psychologique, un parcours PMA s'accompagne souvent de douleurs physiques liées aux traitements et aux interventions médicales. Injections, ponctions, effets secondaires des hormones... Notre corps est mis à rude épreuve ! L'EMDR peut justement vous aider à mieux apprivoiser ces sensations douloureuses.
En travaillant sur le lien corps-esprit, cette thérapie va vous permettre de vous détacher progressivement de ces douleurs et de les vivre de manière plus sereine. Vous apprendrez à ne plus les laisser prendre toute la place et à mobiliser vos ressources intérieures pour les traverser. Un précieux allié pour prendre soin de vous pendant cette période intense.
Aussi surprenant que cela puisse paraître, il arrive que la grossesse tant attendue soit vécue de manière ambivalente après un parcours PMA. Comme si on n'osait pas encore y croire, de peur d'être déçue... L'EMDR peut vous aider à accueillir pleinement ce bonheur et à créer un lien serein avec votre bébé.
En apaisant vos angoisses et vos traumatismes passés, cette thérapie va vous permettre de vivre pleinement votre grossesse, dans toute sa magie et sa beauté. Vous pourrez vous projeter avec confiance dans votre future vie de maman et tisser une relation sécurisante avec votre enfant, dès les premiers instants. Une belle façon de boucler la boucle de votre parcours !
On le sait moins, mais un parcours PMA peut parfois être à l'origine d'un véritable stress post-traumatique. Flash-backs intrusifs, cauchemars, évitement... Autant de symptômes qui peuvent durablement impacter votre qualité de vie, même une fois votre bébé arrivé. Bonne nouvelle, l'EMDR est justement la thérapie de référence pour traiter ce type de troubles !
En vous aidant à retraiter et à intégrer les événements traumatiques liés à votre parcours, cette approche va vous permettre de vous libérer de ces symptômes envahissants. Vous pourrez ainsi retrouver une vie apaisée et sereine, et savourer pleinement les joies de la maternité. Un nouveau départ bien mérité après toutes ces épreuves !
Vous l'aurez compris, les bienfaits de l'EMDR dans le cadre d'un parcours PMA sont multiples et précieux. Cette thérapie est un véritable atout pour traverser cette période délicate avec plus de sérénité et en ressortir grandie.
Alors si vous vous sentez submergée, n'hésitez pas à sauter le pas et à vous faire accompagner. Votre bien-être émotionnel est primordial et vous méritez de mettre toutes les chances de votre côté. Faites-vous ce beau cadeau, vous verrez que ça change tout !
Et vous, avez-vous déjà expérimenté l'EMDR dans votre parcours ? Je serai ravie d'avoir vos retours d'expérience en commentaires. Prenez soin de vous !
Bonjour à toutes ! Aujourd'hui, j'ai envie de vous parler d'un sujet qui me tient particulièrement à cœur : comment la thérapie EMDR peut vous aider à traverser les montagnes russes émotionnelles d'un parcours PMA. En tant...
Bonjour les filles ! Ici Célia, votre thérapeute NMO-EMDR 😊 Aujourd'hui, je voulais aborder avec vous un sujet qui soulève souvent des questions : est-ce que la thérapie EMDR peut avoir des effets secondaires ? Vous êtes nombreuses à me demander si cette approche que j'affectionne tant est sans risque. Alors allons-y, explorons ensemble cette question !
Avant toute chose, un petit rappel pour celles qui ne me connaissent pas encore. L'EMDR (pour "Eye Movement Desensitization and Reprocessing" en anglais) est une psychothérapie qui permet de traiter les traumatismes et chocs émotionnels. Son principe ? Stimuler alternativement le cerveau droit et gauche, souvent par des mouvements oculaires, tout en revivant mentalement l'événement perturbant. Cela permet de retraiter et "digérer" le souvenir traumatique de façon accélérée.
C'est une thérapie brève qui a fait ses preuves, notamment pour soigner les troubles de stress post-traumatique. Et croyez-moi, un parcours d'infertilité et de PMA, ça génère son lot de traumatismes ! Les montagnes russes émotionnelles, les échecs, les fausses joies, les deuils... Tout ça laisse des traces. L'EMDR est alors une formidable alliée pour avancer malgré tout.
Mais revenons à nos moutons. Comme toute thérapie qui va explorer des souvenirs douloureux, l'EMDR n'est pas une promenade de santé. Il faut s'attendre à ce que des émotions désagréables remontent à la surface pendant et après les séances. C'est normal, c'est le processus de guérison qui opère !
Voici les "effets indésirables" les plus fréquents rapportés :
Rien de très inquiétant en soi. Mais il faut être prête à vivre ces quelques obstacles supplémentaires ! L'important est d'en parler avec son thérapeute.
Alors oui, la NMO-EMDR peut provoquer un certain inconfort sur le moment. Mais les bénéfices dépassent largement les désagréments passagers ! Parole de thérapeute, mais surtout de femmes qui sont passées par là.
Car une fois les traumatismes "digérés", c'est une véritable libération émotionnelle qui s'opère. Les patientes se sentent plus légères, apaisées. Elles arrivent enfin à prendre du recul sur leur parcours et à ne plus se laisser envahir par les émotions négatives.
L'EMDR permet de se délester des fardeaux émotionnels du passé pour enfin aller de l'avant. Et croyez-moi, c'est précieux quand on est dans un parcours PMA qui nous met à rude épreuve. On a besoin de toutes nos ressources !
Bien sûr, chaque femme réagit différemment. Mais dans l'ensemble, les effets positifs de l'EMDR sont bien supérieurs aux petits désagréments temporaires. C'est un investissement sur soi qui vaut le coup !
Si vous vous lancez dans l'aventure EMDR, voici quelques conseils pour apprivoiser le processus en douceur :
Voilà, vous savez tout ! Bien sûr, chaque accompagnement EMDR est unique. Mais globalement, même si elle provoque quelques remous, cette thérapie est d'une grande aide pour se libérer de ses traumatismes et enfin aller de l'avant. Alors si votre parcours PMA vous pèse trop, n'hésitez pas à sauter le pas ! Je suis là pour vous épauler.
Célia
Votre thérapeute EMDR qui croit en vous ! 💪
Bonjour les filles ! Ici Célia, votre thérapeute NMO-EMDR 😊 Aujourd'hui, je voulais aborder avec vous un sujet qui soulève souvent des questions : est-ce que la thérapie EMDR peut avoir des effets secondaires ? Vous êtes n...
En tant que thérapeute accompagnant des couples dans leur parcours de procréation médicalement assistée (PMA), je suis confrontée chaque jour aux difficultés émotionnelles et psychologiques que traversent mes patients. Infertilité inexpliquée, échecs de FIV à répétition, fausses couches... Autant d'épreuves qui laissent des traces et peuvent devenir de véritables traumatismes.
C'est pourquoi j'ai choisi d'intégrer la neurothérapie par les mouvements oculaires (NMO) à ma pratique. Cette approche brève, dérivée de l'EMDR, permet de traiter efficacement les chocs émotionnels et de se libérer du poids du passé. Laissez-moi vous expliquer les principes de cette thérapie et les avantages qu'elle présente dans le contexte si particulier de la PMA.
La NMO est une technique psychothérapeutique qui utilise la stimulation sensorielle bilatérale, le plus souvent via des mouvements oculaires, pour résoudre rapidement les symptômes liés à des événements du passé. Elle s'inspire directement de l'EMDR (Eye Movement Desensitization and Reprocessing), mise au point dans les années 80 par la psychologue américaine Francine Shapiro.
Le principe est le suivant : en activant alternativement les deux hémisphères cérébraux grâce à des stimulations visuelles, auditives ou tactiles, on facilite le retraitement des souvenirs traumatiques par le cerveau. Les émotions négatives et les sensations perturbantes associées à l'événement s'estompent, permettant de s'en rappeler de manière apaisée.
Concrètement, lors d'une séance, je guide les mouvements oculaires du patient en déplaçant mes doigts devant ses yeux, à son rythme. Cela active le mécanisme naturel de traitement de l'information, comme lors des mouvements oculaires rapides du sommeil paradoxal. Le patient peut ainsi revisiter le souvenir traumatique en toute sécurité et l'intégrer de façon adaptative.
Ce que j'apprécie particulièrement dans la NMO, c'est son caractère bref et focalisé sur l'instant présent. Contrairement à d'autres approches qui nécessitent de longs mois voire des années de thérapie en se replongeant dans le passé, ici on cible directement le cœur du problème : l'empreinte émotionnelle laissée par l'événement perturbant.
En quelques séances seulement, on parvient à désactiver durablement les réactions de stress post-traumatique comme les flashbacks, l'hypervigilance ou l'évitement. Le patient se sent rapidement soulagé et peut se tourner vers l'avenir. C'est un atout précieux quand on sait à quel point un parcours PMA peut être éprouvant et chronophage.
De plus, la NMO ne requiert pas de raconter en détails son vécu ni d'analyser longuement ses émotions. On travaille sur les sensations corporelles, les images mentales et les pensées qui surgissent spontanément pendant les mouvements oculaires. Cela convient bien aux personnes qui ont du mal à mettre des mots sur leur souffrance ou qui ne souhaitent pas s'étendre sur des souvenirs pénibles.
Dans ma pratique, je constate chaque jour à quel point la NMO est adaptée aux problématiques rencontrées par les couples infertiles. Les blessures émotionnelles liées à l'infertilité et aux traitements sont nombreuses et profondes, qu'il s'agisse du choc de l'annonce, du sentiment d'injustice, de la perte de contrôle ou encore du deuil d'une grossesse naturelle.
Grâce aux mouvements oculaires, mes patients parviennent à dépasser ces blocages et à retrouver des ressources insoupçonnées. La NMO les aide à accepter leur situation, à lâcher prise sur ce qu'ils ne maîtrisent pas et à mobiliser leur énergie sur ce qui compte vraiment pour eux. Elle leur permet de traverser les tempêtes émotionnelles inhérentes aux traitements, de gérer le stress et de garder espoir.
J'observe également que cette approche facilite grandement le processus de résilience après un échec. Les patients arrivent à prendre du recul, à relativiser et à remobiliser leurs forces pour affronter les tentatives suivantes avec une meilleure stabilité émotionnelle. La NMO accélère la cicatrisation des blessures et redonne aux couples les ressources nécessaires pour poursuivre leur chemin vers la parentalité.
Enfin, je suis frappée par la rapidité avec laquelle les bénéfices de la NMO se manifestent chez mes patients. En quelques séances seulement, ils se sentent plus apaisés, plus confiants et mieux armés pour faire face aux défis de la PMA. Cette thérapie brève et ciblée leur permet de se libérer du poids des traumatismes passés et de se projeter plus sereinement vers l'avenir.
Pour toutes ces raisons, je suis convaincue que la neurothérapie par les mouvements oculaires (NMO), aussi appelée intégration par les mouvements oculaires (IMO) ou thérapie EMDR, a toute sa place dans l'accompagnement des personnes en parcours PMA. Cette thérapie brève basée sur les mouvements des yeux permet de traiter efficacement les traumatismes psychologiques et les difficultés émotionnelles liés à l'infertilité.
En stimulant alternativement les deux hémisphères du cerveau, la NMO active les capacités naturelles d'auto-guérison et de réparation des blessures psychologiques. Elle aide le patient à retraiter et digérer les événements traumatisants, afin de s'en souvenir de manière sereine et apaisée. Les sensations perturbantes et l'anxiété associées aux souvenirs douloureux sont ainsi désactivées durablement.
Cette approche innovante, issue des travaux sur l'EMDR de Francine Shapiro, s'est étendue à de nombreux domaines comme le traitement du syndrome de stress post-traumatique, des addictions ou encore des troubles anxieux. Dans le contexte de la PMA, elle offre un soutien précieux pour traverser cette période éprouvante et en ressortir grandi, libéré du poids des traumatismes passés.
Si vous vous sentez submergé par vos émotions et que votre parcours PMA vous semble insurmontable, je vous invite à découvrir cette technique thérapeutique prometteuse qui s'appuie sur le fonctionnement naturel du cerveau. En quelques séances seulement, la neurothérapie par les mouvements oculaires peut vous aider à reprendre contact avec vos ressources intérieures et à avancer vers votre projet de famille de façon plus sereine.
N'hésitez pas à vous renseigner sur les différentes approches dérivées de l'EMDR comme l'IMO, la RITMO ou la NTMO. En combinant la stimulation neuronale des mouvements oculaires à d'autres outils thérapeutiques comme l'hypnose, la PNL ou les thérapies neuro-corporelles, ils sauront vous accompagner au mieux dans la résolution de vos traumatismes et la libération de votre potentiel d'auto-guérison.
En tant que thérapeute accompagnant des couples dans leur parcours de procréation médicalement assistée (PMA), je suis confrontée chaque jour aux difficultés émotionnelles et psychologiques que traversent mes patients. Inf...
La grossesse conduit à de nombreux bouleversements tant émotionnels que physiques chez la future maman afin de répondre aux besoins du fœtus en développement et pour soutenir la grossesse elle-même. L’organisme de la future maman, doté d’une capacité d'adaptation considérable, s’adapte et augmente progressivement ses besoins nutritionnels.
Une alimentation saine et équilibrée contribue à la réussite de la grossesse et à la bonne santé du bébé. Bien qu’il ne doive en aucun cas être considéré comme un substitut d’une bonne alimentation, le complément alimentaire prénatal peut parfois s’avérer nécessaire et permettre de compléter les apports nutritionnels de la mère tout en contribuant au succès de la grossesse.
Opter pour une alimentation saine, équilibrée et optimisée avant la grossesse peut augmenter les chances de couvrir les besoins nutritionnels de la future maman pendant la grossesse.
Néanmoins, en période de conception et au cours de la grossesse, il reste difficile de combler parfaitement l'ensemble des besoins en nutriments essentiels et ce malgré une augmentation de l’apport calorique de la maman (1). En cause, un mode de vie stressant et une alimentation industrialisée qui impactent la qualité et la couverture des besoins nutritionnels de la future maman.
La maturité des gamètes, la fécondation et le développement de l’embryon sont des événements entourant la conception et sensibles aux facteurs environnementaux tels que la biodisponibilité des macro- et micronutriments (2). Ainsi, l’optimisation de l’alimentation associée à une supplémentation alimentaire doit être envisagée dès l’instant où la décision de concevoir est envisagée afin de favoriser la conception. Des études font mention d’une période périconceptionnelle d'environ 5 à 6 mois qui coïnciderait avec la décision de tomber enceinte (3).
De plus, sachant que la maturité des gamètes dans les ovaires/testicules est le reflet du statut nutritionnel de l’individu 3 mois auparavant, il est recommandé d’opter pour un complément prénatal au plus tard 3 mois avant de tenter de concevoir (4). Néanmoins, il n'est jamais trop tard pour commencer la supplémentation ! Son impact sur la conception, le développement embryonnaire et la grossesse ultérieure reste bénéfique à toute étape.
Dès la période de conception, il est crucial de préparer l’organisme de la future maman en enrichissant son alimentation du fait de l’augmentation de ses besoins nutritionnels.
Il est impossible de prédire le temps qu’il faudra à chaque femme pour tomber enceinte, celui-ci étant propre à chacune d’elle. Néanmoins, en prévision d’une grossesse à venir, il faut souligner l’importance de la supplémentation. A titre d’exemple, compléter son alimentation par un apport en folates (ou vitamine B9 ou acide folique) en amont de la conception permet de prévenir l'apparition de certaines malformations telles que la spina bifida qui se forme dès le 28ème jour de grossesse.
De même, un complément prénatal multivitamines peut aider à prévenir la carence en vitamine A, iode et zinc, fréquente chez les adolescentes et les femmes en âge de procréer (5), ainsi que la carence en magnésium et vitamine D commune à la population générale du fait d’une alimentation trop riche en viande rouge, céréales raffinées, sucres raffinés et produits laitiers riches en matières grasses (6).
Pour la supplémentation en fer, il est préférable de faire des analyses avant de prendre tout complément pour vérifier la nécessité.
L'importance d'un bon statut nutritionnel avant la grossesse tient compte de son impact sur la qualité de l’ovulation, le développement embryonnaire et le déroulement de la grossesse. Des études ont souligné que la prise d’un bon complément alimentaire multivitaminé pendant la période périconceptionnelle est associée à une réduction des risques de complications graves tels que la prééclampsie (7), les anomalies du tube neural et les anomalies des voies urinaires et cardiovasculaires (8).
Par exemple, la supplémentation en folates (vitamine B9) et idéalement en choline au cours de la période périconceptionnelle peut réduire jusqu’à 70% le risque d’anomalies du tube neural (cerveau, colonne vertébrale et/ou moelle épinière) (9), ce qui souligne l'importance de ces nutriments dans la prévention d’anomalies congénitales (10).
De la même façon, une consommation adéquate de poissons gras (20) et en particulier de DHA (21), acide gras oméga 3 essentiel, est associée à un meilleur développement embryonnaire et à une réduction des risques de complications. Des carences en micronutriments tels que le fer, le zinc, l'iode et les vitamines B6, B12 et D en période périconceptionnelle ont été associées à un risque accru de complications pendant la grossesse : problèmes de croissance fœtale (13,14), accouchements prématurés (11, 16, 18, 19) et anomalies placentaires (12, 17). Certaines études ont également rapporté des complications du développement cognitif plus tardives de l’enfant (15).
Finalement, une alimentation équilibrée avant la grossesse est cruciale car elle fournit une gamme de nutriments essentiels à la fois pour la santé maternelle mais surtout pour la santé fœtale. Les habitudes alimentaires riches en fruits, légumes, légumineuses, noix et poissons sont associées à un risque réduit de complications telles que le diabète gestationnel (22), les troubles hypertensifs de la grossesse (23) et les naissances prématurées (24).
Un bon statut nutritionnel avant la grossesse, associé à une supplémentation adéquate en nutriments essentiels et à une alimentation équilibrée, est essentiel pour limiter le risque de complications au cours de la grossesse.
Bien que les compléments prénataux ne constituent pas une solution miracle face à l'infertilité, certains nutriments influent sur des mécanismes biologiques de la conception et sont susceptibles d’affecter la fertilité (25).
C’est le cas des folates qui semblent influencer la qualité et la maturation des ovocytes ou encore du zinc qui est impliqué dans l'ovulation et le cycle menstruel. Une association de folates et de zinc va elle avoir un impact sur les follicules, la dégénérescence du corps jaune et l'épaisseur de l'endomètre (26).
De même, la prise de suppléments enrichis en fer peut réduire le risque d'infertilité liée à l'ovulation. Tandis qu’un apport adéquat en vitamine B6 est associé à de meilleures chances de conception (27).
Une étude a montré que les femmes supplémentées en acides gras oméga 3 ont 1,5 fois plus de chances de concevoir que celles n’en prenant pas. La combinaison d’un complément multivitaminé prénatal associé à une supplémentation en acides gras oméga 3 a mis en évidence une hausse de chances de conception 1,3 fois supérieure par rapport à un simple complément multivitaminé (28).
Tous les compléments alimentaires ne se valent pas, c'est pourquoi le choix d’un complément prénatal doit être minutieux !
Premièrement, afin de garantir une meilleure absorption des nutriments, ceux-ci doivent être sous forme active, de qualité et biodisponibles.
Deuxièmement, les doses doivent être adéquates et correspondre aux doses journalières recommandées pour répondre aux besoins nutritionnels spécifiques.
Troisièmement, le complément prénatal doit idéalement contenir de la choline et du DHA, nutriments essentiels aussi bien en période de conception que tout au long de la grossesse.
Pour finir, le complément prénatal doit avoir été testé par un laboratoire afin de garantir l’absence de résidus, de nanoparticules, ou de composés néfastes tels que le dioxyde de titane.
Baby Bump, complément prénatal formulé par Jolly Mama, offre une couverture des besoins essentiels spécifiques à la grossesse, avec des doses efficaces et une absorption optimale grâce à des formes actives et biodisponibles de vitamines et minéraux. Il ne remplace pas une bonne alimentation mais est une “assurance” dans cette période si sensible et particulière.
Un statut nutritionnel adéquat est un déterminant majeur de la réussite de la grossesse en cas de désir d’enfant. Une alimentation saine et équilibrée est cruciale même supplémentée d’un complément alimentaire prénatal parfois non négligeable. Il ne faut pas sous-estimer l’importance du statut nutritionnel avant la grossesse qui s’avère aussi important qu’au cours de celle-ci. Des apports nutritionnels adéquats avant la grossesse augmentent les chances de répondre aux besoins pendant la grossesse.
Cependant, il faut veiller à ne pas prendre de compléments alimentaires sans l’avis d’un praticien de santé spécialisé en nutrition, à bien les choisir et adapter les dosages. Jolly Mama, ce sont des produits de nutrition pour les (futures) mamans, à chacune des étapes clés de leur vie : de la conception au post partum, en passant par la grossesse et l’allaitement.
Des snacks gourmands, des boissons et compléments alimentaires développés avec l’aide d’experts en nutrition et fabriqués dans des laboratoires en France. Mais aussi un accompagnement au travers de consultations, conférences et contenus pour soutenir les (futures) mamans dans leur quotidien et les aider à prendre soin d’elles et de leur santé.
Sources
[1] AVIS de l’ANSES relatif à l'actualisation des repères alimentaires du PNNS pour les femmes enceintes et allaitantes - Juin 2019
[2] Judith Stephenson et al., « Before the beginning: nutrition and lifestyle in the preconception period and its importance for future health », Lancet (London, England) 391, no 10132 (5 mai 2018): 1830‑41, https://doi.org/10.1016/S0140-6736(18)30311-8.
[3] Régine P.M. Steegers-Theunissen et al., « The periconceptional period, reproduction and long-term health of offspring: the importance of one-carbon metabolism », Human Reproduction Update 19, no 6 (1 novembre 2013): 640‑55, https://doi.org/10.1093/humupd/dmt041.
[4] Bold & Bedford. Integrated approaches to infertility, IVF and recurrent miscarriage. 2016 Singing Dragon UK
[5] Caulfield, Laura E., Victoria Elliot, Program in Human Nutrition, the Johns Hopkins Bloomberg School of Public Health, for SPRING. 2015. Nutrition of Adolescent Girls and Women of Reproductive Age in Low- and Middle-Income Countries: Current Context and Scientific Basis for Moving Forward. Arlington, VA: Strengthening Partnerships, Results, and Innovations in Nutrition Globally (SPRING) project.
[6] Loren Cordain et al., « Origins and Evolution of the Western Diet: Health Implications for the 21st Century », The American Journal of Clinical Nutrition 81, no 2 (février 2005): 341‑54, https://doi.org/10.1093/ajcn.81.2.341.
[7] Janet M. Catov et al., « Association of Periconceptional Multivitamin Use With Reduced Risk of Preeclampsia Among Normal-Weight Women in the Danish National Birth Cohort », American Journal of Epidemiology 169, no 11 (1 juin 2009): 1304‑11, https://doi.org/10.1093/aje/kwp052.
[8] Andrew E. Czeizel, Márta Dobó, et Péter Vargha, « Hungarian Cohort-Controlled Trial of Periconceptional Multivitamin Supplementation Shows a Reduction in Certain Congenital Abnormalities », Birth Defects Research. Part A, Clinical and Molecular Teratology 70, no 11 (novembre 2004): 853‑61, https://doi.org/10.1002/bdra.20086.
[9] Luz Maria De‐Regil et al., « Effects and safety of periconceptional oral folate supplementation for preventing birth defects », The Cochrane Database of Systematic Reviews 2015, no 12 (14 décembre 2015): CD007950, https://doi.org/10.1002/14651858.CD007950.pub3.
[10] Gary M. Shaw et al., « Periconceptional Dietary Intake of Choline and Betaine and Neural Tube Defects in Offspring », American Journal of Epidemiology 160, no 2 (15 juillet 2004): 102‑9, https://doi.org/10.1093/aje/kwh187.
[11] Alayne G. Ronnenberg et al., « Preconception Hemoglobin and Ferritin Concentrations Are Associated with Pregnancy Outcome in a Prospective Cohort of Chinese Women », The Journal of Nutrition 134, no 10 (octobre 2004): 2586‑91, https://doi.org/10.1093/jn/134.10.2586.
[12] P. C. Hindmarsh et al., « Effect of Early Maternal Iron Stores on Placental Weight and Structure », Lancet (London, England) 356, no 9231 (26 août 2000): 719‑23, https://doi.org/10.1016/s0140-6736(00)02630-1.
[13] Xi Tian et al., « Preconception Zinc Deficiency Disrupts Postimplantation Fetal and Placental Development in Mice », Biology of Reproduction 90, no 4 (avril 2014): 83, https://doi.org/10.1095/biolreprod.113.113910.
[14] I. Cetin, C. Berti, et S. Calabrese, « Role of micronutrients in the periconceptional period », Human Reproduction Update 16, no 1 (1 janvier 2010): 80‑95, https://doi.org/10.1093/humupd/dmp025.
[15] Sarah C. Bath et al., « Effect of Inadequate Iodine Status in UK Pregnant Women on Cognitive Outcomes in Their Children: Results from the Avon Longitudinal Study of Parents and Children (ALSPAC) », Lancet (London, England) 382, no 9889 (27 juillet 2013): 331‑37, https://doi.org/10.1016/S0140-6736(13)60436-5.
[16] Alayne G. Ronnenberg et al., « Preconception B-Vitamin and Homocysteine Status, Conception, and Early Pregnancy Loss », American Journal of Epidemiology 166, no 3 (1 août 2007): 304‑12, https://doi.org/10.1093/aje/kwm078.
[17] I. Cetin, C. Berti, et S. Calabrese, « Role of micronutrients in the periconceptional period », Human Reproduction Update 16, no 1 (1 janvier 2010): 80‑95, https://doi.org/10.1093/humupd/dmp025.
[18] Alayne G. Ronnenberg et al., « Preconception Homocysteine and B Vitamin Status and Birth Outcomes in Chinese Women », The American Journal of Clinical Nutrition 76, no 6 (décembre 2002): 1385‑91, https://doi.org/10.1093/ajcn/76.6.1385.
[19] Alayne G. Ronnenberg et al., « Preconception Homocysteine and B Vitamin Status and Birth Outcomes in Chinese Women », The American Journal of Clinical Nutrition 76, no 6 (décembre 2002): 1385‑91, https://doi.org/10.1093/ajcn/76.6.1385.
[20] Braga DP, Halpern G, Setti AS, Figueira RC, Iaconelli A Jr, Borges E Jr. The impact of food intake and social habits on embryo quality and the likelihood of blastocyst formation. Reprod Biomed Online. 2015;31(1):30–38.
[21] Hammiche F, Vujkovic M, Wijburg W, de Vries JH, Macklon NS, Laven JS, Steegers-Theunissen RP. Increased preconception omega-3 polyunsaturated fatty acid intake improves embryo morphology. Fertil Steril. 2011;95(5):1820–1823.
[22] Deirdre K Tobias et al., « Prepregnancy adherence to dietary patterns and lower risk of gestational diabetes mellitus123 », The American Journal of Clinical Nutrition 96, no 2 (août 2012): 289‑95, https://doi.org/10.3945/ajcn.111.028266.
[23] Danielle A. J. M. Schoenaker et al., « Prepregnancy Dietary Patterns and Risk of Developing Hypertensive Disorders of Pregnancy: Results from the Australian Longitudinal Study on Women’s Health », The American Journal of Clinical Nutrition 102, no 1 (juillet 2015): 94‑101, https://doi.org/10.3945/ajcn.114.102475.
[24] Jessica A. Grieger, Luke E. Grzeskowiak, et Vicki L. Clifton, « Preconception Dietary Patterns in Human Pregnancies Are Associated with Preterm Delivery », The Journal of Nutrition 144, no 7 (juillet 2014): 1075‑80, https://doi.org/10.3945/jn.114.190686.
[25] Ella Schaefer et Deborah Nock, « The Impact of Preconceptional Multiple-Micronutrient Supplementation on Female Fertility », Clinical Medicine Insights. Women’s Health 12 (23 avril 2019): 1179562X19843868, https://doi.org/10.1177/1179562X19843868.
[26] I. Cetin, C. Berti, et S. Calabrese, « Role of micronutrients in the periconceptional period », Human Reproduction Update 16, no 1 (1 janvier 2010): 80‑95, https://doi.org/10.1093/humupd/dmp025.
[27] Alayne G. Ronnenberg et al., « Preconception B-Vitamin and Homocysteine Status, Conception, and Early Pregnancy Loss », American Journal of Epidemiology 166, no 3 (1 août 2007): 304‑12, https://doi.org/10.1093/aje/kwm078.
[28]J Stanhiser et al., « Omega-3 fatty acid supplementation and fecundability », Human Reproduction 37, no 5 (1 mai 2022): 1037‑46, https://doi.org/10.1093/humrep/deac027.
La grossesse conduit à de nombreux bouleversements tant émotionnels que physiques chez la future maman afin de répondre aux besoins du fœtus en dévelo...
Aujourd'hui, je souhaite aborder avec vous un sujet qui me tient particulièrement à cœur : la déception en parcours PMA et comment y faire face. En tant que thérapeute ayant moi-même vécu un parcours PMA, je sais à quel point ce chemin peut être semé d'embûches et d'épreuves.
Les échecs, les fausses joies, l'attente interminable... Tout cela peut profondément ébranler notre moral et notre confiance. Mais je suis là pour vous dire qu'il ne faut pas perdre espoir. Avec de la persévérance, du soutien et les bons outils, il est possible de surmonter ces moments difficiles et de continuer à avancer vers son rêve de bébé. Laissez-moi partager avec vous quelques conseils, du fond du cœur.
Quand on vit une déception en parcours PMA, que ce soit un échec de FIV, une fausse couche ou tout autre revers, le choc émotionnel est immense. Tristesse, colère, injustice, désespoir... Un véritable tsunami de sentiments douloureux nous submerge.
Mon premier conseil est d'accueillir et d'exprimer ces émotions, aussi pénibles soient-elles. Pleurer, crier, parler de sa souffrance à son conjoint ou à ses proches. Mettre des mots sur ce qu'on traverse est essentiel pour commencer à digérer le choc. Gardez à l'esprit qu'avoir ces réactions est parfaitement normal et légitime après une telle déception. Vous avez le droit d'être en colère contre l'univers entier ! L'important est de ne pas rester seule avec sa peine et de trouver SON moyen d'évacuer.
Si vous avez du mal à vous confier à vos proches, n'hésitez pas à solliciter l'aide d'un professionnel (thérapeute, psychologue, groupe de parole...). Il est parfois plus simple de parler à quelqu'un que l'on connait pas. Être écouté et compris est précieux dans ces moments-là.
Après un échec, on a souvent tendance à tout remettre en question, à culpabiliser, à se sentir responsable. "Qu'est-ce que j'ai fait de travers ? Pourquoi ça n'a pas marché pour nous ?" La spirale négative s'installe vite. Pour contrer cela, il est primordial de prendre soin de soi et de son couple.
Accordez-vous des moments de détente, de plaisir, loin des tracas de la PMA. Un week-end en amoureux, des sorties entre amis, des activités qui vous ressourcent... Tout ce qui peut vous changer les idées et vous rappeler qu'il y a une vie à côté des traitements. Votre couple en sortira renforcé.
Veillez aussi à communiquer régulièrement avec votre partenaire sur ce que vous vivez. Chacun réagit différemment face aux épreuves et il est important de comprendre le ressenti de l'autre, sans jugement. Vous êtes une équipe, plus soudée que jamais pour affronter cette tempête. Alors prenez soin l'un de l'autre, soutenez-vous, réconfortez-vous mutuellement. Votre amour est votre plus grande force.
[Note : je vous propose de lister 10 choses que vous aimez le plus faire dans votre vie seule, ou en couple, et d'en planifier quelques unes]
Je sais que c'est plus facile à dire qu'à faire, mais essayez de ne pas perdre espoir, même quand tout semble noir. Rappelez-vous pourquoi vous vous êtes lancés dans ce parcours PMA : votre désir profond de fonder une famille. Ce rêve est toujours là, bien vivant en vous, malgré les obstacles.
Chaque échec, chaque déception est certes une épreuve terrible, mais c'est aussi une étape de plus vers la victoire. Vous avez déjà fait preuve de tant de courage, de détermination, de ténacité pour en arriver là. Continuez à y croire, à avoir confiance en vous.
Personnellement, ce qui m'a aidé à tenir le coup, c'est de me projeter dans l'avenir, d'imaginer notre vie future avec notre enfant. Je visualisais les bons moments à venir : les premiers sourires, les câlins, les fous rires... Cela me redonnait de l'énergie pour continuer le combat. Alors accrochez-vous à vos rêves les plus fous et laissez-les vous porter.
Traverser un parcours PMA peut être une expérience très solitaire et isolante. On a souvent l'impression que personne ne peut comprendre ce qu'on vit, ce qu'on ressent. C'est pourquoi je vous encourage vivement à rejoindre un groupe de soutien, que ce soit en ligne ou en présentiel.
Échanger avec d'autres personnes qui vivent la même chose que vous, partager vos doutes, vos peurs, vos espoirs, ça fait un bien fou. Vous vous sentirez moins seule, mieux comprise. Et puis c'est aussi l'occasion de glaner de précieux conseils, des témoignages inspirants qui vous aideront à garder espoir.
Il existe de nombreuses communautés sur les réseaux sociaux dédiées à la PMA. N'hésitez pas à les rejoindre, à participer aux discussions, à poser vos questions. Vous verrez, c'est un vrai soulagement de se sentir épaulée et soutenue dans cette épreuve. Alors osez franchir le pas, vous ne le regretterez pas !
Quand on enchaîne les déceptions en PMA, c'est tentant de se replier sur soi, de s'isoler pour se protéger. On n'a plus envie de voir du monde, de faire des projets, de s'ouvrir aux autres. On a parfois besoin de ces moments "down" pour se relever.
Restez connectée à vos envies, à votre vie, continuer à avoir une vie sociale, des loisirs, c'est essentiel pour ne pas sombrer. Ce parcours ne vous définit pas, vous êtes bien plus que ça et restez y connectée. Vos amis, votre famille sont là pour vous, même s'ils ne comprennent pas toujours ce que vous traversez. Laissez-les vous entourer, vous changer les idées, vous remonter le moral.
Et puis sortez, bougez, faites-vous plaisir ! Allez au cinéma, au restaurant, pratiquez une activité que vous aimez... Bref, continuez à vivre malgré les difficultés. Votre bien-être mental en dépend. Alors ne vous laissez pas enfermer dans votre chagrin, gardez un lien avec l'extérieur. Vous en ressortirez plus fort.
Si malgré tous vos efforts, vous vous sentez submergée par des émotions négatives liées à votre parcours PMA, je vous invite à envisager la thérapie NMO-EMDR. C'est une approche innovante et très efficace pour traiter les chocs émotionnels et les traumatismes.
Le principe est d'utiliser des mouvements oculaires et des stimulations bilatérales pour "retraiter" les souvenirs douloureux et apaiser les symptômes associés (anxiété, stress post-traumatique...). En quelques séances, on peut voir une nette amélioration de son état psychologique.
Personnellement, l'EMDR m'a beaucoup aidé à traverser mon parcours PMA et à conserver un équilibre émotionnel. Je me suis sentie comme libérée d'un poids, plus sereine pour continuer mon parcours. Aujourd'hui, c'est une méthode que j'utilise au quotidien dans mon travail de thérapeute PMA. Alors si vous en ressentez le besoin, n'hésitez pas à prendre rendez-vous pour discuter de cette thérapie avec moi. C'est un merveilleux outil pour vous reconstruire et aller de l'avant.
Je sais que vivre une déception en parcours PMA est une épreuve d'une violence inouïe. J'en ai fait l'amère expérience et mon cœur saigne pour chacun d'entre vous qui traversez cela. Mais je veux que vous sachiez que vous n'êtes pas seuls. Toute une communauté de guerriers et guerrières de la PMA est là pour vous épauler, vous comprendre, vous soutenir.
Alors oui, le chemin est long, parsemé d'embûches et de chagrins. Mais je vous promets que vous ressortirez grandie de tout cela, plus forte, plus résiliente, et avec je l'espère, votre plus grand rêve dans vos bras.
Aujourd'hui, je souhaite aborder avec vous un sujet qui me tient particulièrement à cœur : la déception en parcours PMA et comment y faire face. En tant que thérapeute ayant moi-même vécu un parcours PMA, je sais à quel po...
Le chemin vers la parentalité n'est pas toujours un long fleuve tranquille. Lorsqu'il se conjugue avec l'infertilité, ce chemin peut devenir de plus en plus sinueux pour de nombreux couples, dont le stress et l'anxiété peut parfois mener un des partenaires jusqu'à un état de dépression. Mais rassurez-vous, vous n'êtes pas seuls ! En tant que thérapeute spécialisée, je suis là pour vous guider à travers ces défis émotionnels et vous aider à retrouver l'espoir mais surtout l'envie de reprendre le pas sur votre vie, car ce parcours ne vous définit pas. Vous êtes bien plus que ça ! Ensemble, nous explorerons les symptômes, les traitements et les stratégies pour surmonter le stress lié à l'infertilité et à la dépression.
Commençons par comprendre les signes avant-coureurs de ces deux conditions. L'infertilité se manifeste souvent par l'absence de grossesse malgré des rapports sexuels réguliers pendant au moins un an. Chez la femme, des cycles menstruels irréguliers, des règles douloureuses ou une absence de règles peuvent être des indicateurs d'alerte pour consulter un médecin spécialiste et débuter des examens. Chez l'homme, une dysfonction érectile ou des douleurs testiculaires peuvent survenir.
Quant à la dépression, elle se caractérise par une tristesse persistante, une perte d'intérêt pour les activités autrefois plaisantes, des troubles du sommeil et de l'appétit, une fatigue constante, des difficultés de concentration et, dans les cas les plus graves, des idées noires. Lorsque ces symptômes sont trop persistant et s'installent dans la durée, il est important de se faire aider.
Heureusement, de nombreuses options s'offrent à vous pour traiter l'infertilité d'une part et la dépression, d'autre part. Je vous encourage à consulter un médecin spécialisé en infertilité et en médecine de la reproduction lorsque les tentatives d'essais naturels sont infructueuses depuis plusieurs mois (6 mois lorsque la femme à plus de 45 ans , un an pour les femmes de moins de 35 ans), ou lorsque vous avez connaissance d'une pathologie avérée comme le SPOK ou endométriose... Ce médecin pourra vous orienter vers des solutions adaptées. Pour l'infertilité féminine, on peut envisager des traitements hormonaux comme le citrate de clomifène ou les injections de gonadotrophines pour stimuler l'ovulation. La chirurgie peut également être une solution en cas d'obstruction des trompes ou d'endométriose.
Pour l'infertilité masculine, des médicaments ou une thérapie comportementale peuvent aider en cas de troubles de l'éjaculation, tandis qu'une chirurgie pourrait corriger un varicocèle ou d'autres problèmes.
Quant à la dépression, la psychothérapie, notamment la thérapie cognitivo-comportementale, peut être un allié efficace pour surmonter ce défi et ces montagnes russes émotionnelles auxquelles les couples sont confrontés.. N'ayez pas peur d'en discuter avec votre médecin ou de consulter un professionnel qualifié pour vous accompagner.
Avant d'envisager des traitement médicaux, il est crucial d'adopter des stratégies saines pour gérer le stress lié à l'infertilité et à la dépression. Voici quelques pistes à explorer :
Pratiquer la méditation ou les exercices de pleine conscience vous aidera à vous ancrer dans l'instant présent et à apaiser votre esprit. Accordez-vous quelques minutes par jour pour respirer profondément et laisser vos pensées s'écouler sans jugement.
Une activité physique régulière, même modérée, est un excellent exutoire pour évacuer le stress et booster votre humeur grâce à la libération d'endorphines. Choisissez une activité que vous aimez, comme la marche, la danse ou le yoga, et faites-en une habitude.
Ce que vous mangez a un impact direct sur votre bien-être physique et mental. Privilégiez une alimentation riche en fruits, légumes, protéines maigres et bonnes graines pour vous sentir plus énergique et positive.
N'hésitez pas à partager vos émotions avec votre partenaire, vos proches ou un professionnel de la santé mentale. Rejoindre un groupe de soutien pour couples confrontés à l'infertilité peut également être d'un grand réconfort.
Je sais à quel point il peut être facile de se sentir coupable ou inadéquat face à l'infertilité. Mais rappelez-vous que ce n'est pas de votre faute. L'infertilité est une condition médicale comme une autre, et vous n'avez pas à en avoir honte. Soyez indulgents envers vous-mêmes et concentrez-vous sur les solutions plutôt que sur les problèmes.
Les groupes de soutien pour couples infertiles sont une véritable bouée de sauvetage. Vous y rencontrerez des personnes qui traversent les mêmes épreuves que vous, et vous pourrez partager vos expériences, vos craintes et vos espoirs dans un environnement bienveillant et non jugeant.
Parfois, quelques séances de thérapie ciblée peuvent être réellement soutenantes. La thérapie de couple, par exemple, vous aidera à communiquer plus efficacement avec votre partenaire et à affronter cette épreuve ensemble. La thérapie cognitive-comportementale, quant à elle, vous donnera des outils pour repenser vos schémas de pensée négatifs.
Une autre approche intéressante est la NMO, ou neurothérapie par les mouvements oculaires. Cette technique brève vise à traiter les traumatismes émotionnels et les troubles anxieux, deux problématiques souvent liées à l'infertilité et à la dépression.
Le parcours de l'infertilité peut être émaillé d'expériences douloureuses et traumatisantes, comme des fausses couches ou des échecs de fécondation in vitro. La NMO permet de retraiter ces souvenirs douloureux en stimulant les mouvements oculaires pendant que vous vous focalisez sur l'événement traumatique. Cela aide à désensibiliser le cerveau et à réduire la charge émotionnelle associée au traumatisme.
L'infertilité et la dépression sont souvent accompagnées d'une anxiété importante. La NMO peut vous aider à gérer cette anxiété en reprogrammant les schémas de pensées négatives et les croyances limitantes qui l'alimentent. En quelques séances, vous apprendrez à remplacer ces pensées anxiogènes par des réflexions plus positives et apaisantes.
L'avantage de la NMO est qu'elle est généralement plus rapide et moins confrontante que d'autres formes de psychothérapie. Vous n'avez pas à revivre en détail vos traumatismes ou à vous plonger dans de longues analyses sur votre vie. La NMO agit directement sur le cerveau pour désensibiliser et reprogrammer les schémas émotionnels et cognitifs problématiques. C'est une thérapie tournée vers l'avenir, et pas vers le passé.
N'hésitez donc pas à explorer cette option si vous ressentez le besoin d'un soutien ciblé pour surmonter les traumatismes et l'anxiété liés à votre parcours d'infertilité. Thérapeute formée à la NMO, je peux vous guider à travers ce processus apaisant et libérateur (plus d'infos ici)
Je sais combien l'infertilité est complexe émotionnellement et des symptômes dépressifs peuvent survenir. Mais rappelez-vous que vous n'êtes pas seuls. En adoptant les bonnes stratégies, en vous entourant d'un réseau de soutien et en restant ouverts aux thérapies disponibles, vous pouvez surmonter ces défis et retrouver le pouvoir et l'épanouissement dans vitre vie. Prenez soin de vous, et n'hésitez pas à me contacter si vous avez besoin d'aide supplémentaire.
Le chemin vers la parentalité n'est pas toujours un long fleuve tranquille. Lorsqu'il se conjugue avec l'infertilité, ce chemin peut devenir de plus en plus sinueux pour de nombreux couples, dont le stress et l'anxiété peu...
Si vous souffrez du syndrome des ovaires polykystiques (SOPK) et cherchez des solutions naturelles, ne cherchez pas plus loin. Bien qu'il n'existe pas de traitement universel pour le SOPK, une variété de remèdes naturels peuvent aider à atténuer les symptômes. Gardez à l'esprit que ces traitements ne sont pas magiques et leur efficacité varie d'une personne à l'autre. Découvrez ci-dessous quelques astuces simples qui pourraient améliorer votre bien-être.
Vous êtes atteintes de SOPK et souhaitez avoir un bébé ? Découvrez le protocole naturo SOPK sur la plateforme d'Odyssée Fertile : guide alimentaire, choix des compléments alimentaires, gestion du stress. Plus de 12 pages de guides spécialisés rédigé par notre naturopathe.

Les aliments à faible indice glycémique sont bénéfiques pour stabiliser la glycémie et atténuer les symptômes du SOPK. Optez pour des aliments riches en fibres tels que les légumes et les céréales complètes, recommandés dans ce type de régime.
Évitez les aliments transformés et sucrés, car ils peuvent provoquer des pics de sucre dans le sang, perturbant l'équilibre nécessaire pour gérer efficacement le SOPK. Privilégiez une alimentation équilibrée qui favorise la stabilité de votre taux de sucre sanguin.
En intégrant des aliments à faible indice glycémique dans votre alimentation quotidienne, vous pouvez potentiellement réduire l'impact du SOPK sur votre santé globale. Restez consciente des choix alimentaires que vous faites afin d'améliorer progressivement vos symptômes liés au syndrome des ovaires polykystiques.
Les fibres alimentaires sont essentielles pour réguler la digestion et maintenir un poids santé, ce qui est crucial pour les femmes souffrant du SOPK. Les légumes, fruits, légumineuses et céréales complètes sont d'excellentes sources de fibres à inclure dans votre alimentation quotidienne.
Essayez d'atteindre l'apport recommandé en fibres chaque jour. Cela peut favoriser une meilleure santé hormonale en aidant à contrôler le taux de sucre dans le sang et en favorisant une bonne digestion. Les fibres peuvent également aider à réduire l'inflammation, un problème courant chez les femmes atteintes du SOPK.
En augmentant votre consommation de fibres, vous pouvez améliorer votre sensibilité à l'insuline, ce qui est souvent altérée chez les personnes atteintes du SOPK. De plus, des études montrent que les régimes riches en fibres peuvent contribuer à la perte de poids et au contrôle hormonal chez ces femmes.
Une alimentation riche en fibres peut également aider à réduire les niveaux d'hormones mâles (androgènes) associés au SOPK. En intégrant davantage de sources naturelles de fibres dans vos repas quotidiens, vous soutenez activement votre bien-être global tout en ciblant spécifiquement certains symptômes liés au syndrome des ovaires polykystiques.

Les acides gras oméga-3 offrent des bienfaits anti-inflammatoires qui peuvent aider les femmes souffrant du SOPK.
Les poissons gras comme le saumon, les sardines et les maquereaux sont d'excellentes sources naturelles d'oméga-3.
Pour ceux qui ne consomment pas de poisson, il est possible de se tourner vers des alternatives végétales telles que les graines de chia et l'huile de lin pour obtenir leur dose nécessaire en oméga-3.
En plus de réduire l'inflammation, les acides gras oméga-3 peuvent également contribuer à améliorer la sensibilité à l'insuline chez les femmes atteintes du SOPK.
L'introduction régulière d'aliments riches en oméga-3 dans votre alimentation peut donc être un moyen simple mais efficace pour soutenir votre santé hormonale et inflammatoire si vous êtes concernée par le syndrome des ovaires polykystiques (SOPK).
L'exercice régulier est bénéfique pour améliorer la sensibilité à l'insuline et maintenir un poids santé. Optez pour des activités telles que la marche, le vélo ou la danse, visant à atteindre au moins 30 minutes d'exercice par jour. Il est crucial de consulter votre médecin avant d'entamer un programme intense.
En pratiquant une activité physique de manière constante, vous favorisez la gestion du SOPK en réduisant les symptômes liés à cette affection. De plus, l'exercice contribue à diminuer le stress et l'anxiété souvent associés au SOPK.
Choisir des exercices qui procurent du plaisir peut augmenter votre motivation et rendre plus agréable le fait de rester actif quotidiennement. Les bienfaits vont au-delà de la simple perte de poids ; ils incluent également une amélioration générale du bien-être mental et physique.
Rappelez-vous que même des changements simples dans vos habitudes quotidiennes peuvent avoir un impact significatif sur votre santé globale lorsque combinés avec une alimentation équilibrée et d'autres traitements naturels contre le SOPK.

Le stress peut exacerber les symptômes du SOPK, d'où l'importance de trouver des moyens pour le gérer. La méditation et le yoga se révèlent être des outils efficaces pour diminuer le stress et favoriser un équilibre hormonal optimal.
Prendre quelques minutes chaque jour pour pratiquer la méditation ou le yoga permet de calmer à la fois l'esprit et le corps. Ces activités peuvent aider à réduire les niveaux de cortisol, une hormone liée au stress, contribuant ainsi à améliorer votre bien-être général en cas de SOPK.
Il est recommandé d'intégrer ces pratiques dans votre routine quotidienne pour bénéficier pleinement de leurs effets positifs sur la gestion du stress associé au syndrome des ovaires polykystiques.
La cannelle peut jouer un rôle crucial dans l'amélioration de la sensibilité à l'insuline chez les femmes souffrant du SOPK, ce qui est essentiel pour réguler les niveaux de sucre dans le sang.
Pour bénéficier des effets positifs de la cannelle, il est recommandé d'en ajouter à vos repas quotidiens tels que les smoothies, yaourts ou céréales.
Il est primordial d'utiliser de la cannelle de qualité afin d'obtenir tous ses bienfaits et toujours consulter votre médecin si vous prenez déjà des médicaments hypoglycémiants pour éviter toute interaction nocive.
En intégrant simplement cet ingrédient naturel dans votre alimentation quotidienne, vous pouvez potentiellement contribuer à améliorer votre santé globale en tant que personne atteinte du syndrome des ovaires polykystiques (SOPK).
Les graines de lin, riches en lignanes, aident à stabiliser les niveaux hormonaux chez les femmes atteintes du SOPK. En intégrant des graines de lin moulues dans vos smoothies, salades ou yaourts, vous pouvez bénéficier de leurs propriétés régulatrices.
Pour éviter la constipation lors de la consommation de graines de lin, il est crucial d'augmenter votre consommation d'eau. Cela permettra également une meilleure absorption des nutriments contenus dans ces petites graines aux multiples bienfaits.
L'huile essentielle de menthe poivrée est bénéfique pour réduire l'hyperpilosité chez les femmes souffrant du SOPK. En diluant quelques gouttes dans une huile porteuse, vous pouvez l'appliquer directement sur les zones concernées.
Il est important de noter qu'il est préférable d'éviter d'utiliser cette huile essentielle pendant la grossesse ou l'allaitement pour garantir la sécurité et le bien-être de la mère et du bébé.

Le thé vert est riche en catéchines, des antioxydants qui peuvent aider à augmenter le métabolisme chez les femmes souffrant du SOPK, favorisant ainsi la perte de poids.
Buvez régulièrement du thé vert pour bénéficier de ses effets positifs sur votre métabolisme, mais veillez à ne pas en abuser en raison de sa teneur en caféine.
Si vous suivez un traitement médical, consultez votre médecin avant d'ajouter du thé vert à votre routine quotidienne, car il peut interagir avec certains médicaments.
L'acupuncture peut aider à rétablir l'équilibre des hormones chez les femmes souffrant du SOPK en stimulant certains points d'énergie dans le corps.
Consultez un acupuncteur qualifié pour évaluer vos symptômes et déterminer si cette méthode peut vous apporter un soulagement complémentaire aux traitements médicaux traditionnels.
Rappelez-vous que l'acupuncture ne doit pas remplacer les traitements conventionnels; elle agit plutôt en synergie avec eux, offrant une approche holistique pour améliorer votre bien-être global.
Les probiotiques sont bénéfiques pour la santé intestinale des femmes souffrant du SOPK, car ils aident à réduire l'inflammation. Les aliments fermentés tels que le yaourt, la choucroute et le kéfir constituent d'excellentes sources naturelles de probiotiques.
Pour celles qui préfèrent les suppléments, il est recommandé de choisir des produits contenant des souches spécifiques favorisant la santé hormonale.

Certains produits laitiers et viandes rouges peuvent aggraver les symptômes du SOPK en raison des hormones ajoutées ou des graisses saturées qu'ils contiennent. Optez pour des alternatives végétales telles que le lait d'amande ou le yaourt au soja pour réduire ces effets néfastes sur votre santé.
Limitez votre consommation de viandes rouges et préférez plutôt des sources plus maigres de protéines, comme le poulet ou le poisson. Ces choix alimentaires peuvent contribuer à améliorer vos symptômes liés au SOPK tout en vous fournissant les nutriments essentiels dont votre corps a besoin.
En remplaçant progressivement les produits laitiers riches en matières grasses par des options végétales plus saines, vous pouvez potentiellement réduire l'inflammation dans votre corps et atténuer certains symptômes du syndrome des ovaires polykystiques. Prendre soin de son alimentation est une étape importante pour gérer cette condition chronique tout en favorisant un mode de vie plus sain.
Le tabagisme peut aggraver les symptômes du SOPK et augmenter le risque de complications liées à cette condition. En arrêtant ou en réduisant votre consommation de tabac, vous pouvez améliorer significativement votre santé globale. Demander l'aide d'un professionnel de la santé est crucial pour trouver des stratégies efficaces afin d'arrêter de fumer.
Envisagez ces faits :
Les femmes atteintes du SOPK qui fument ont souvent des niveaux plus élevés d'hormones mâles, ce qui peut exacerber les symptômes comme l'acné et la pilosité excessive.
Le tabagisme augmente également le risque de maladies cardiovasculaires chez les femmes souffrant du SOPK, une complication fréquente associée à cette condition.
Prendre la décision d'arrêter de fumer peut non seulement améliorer vos symptômes actuels mais aussi prévenir toute aggravation future due au SOPK. N'hésitez pas à solliciter un soutien professionnel pour entamer ce changement bénéfique pour votre santé.
En adoptant ces traitements naturels pour le SOPK, vous prenez des mesures positives pour améliorer votre santé et votre bien-être. L'équilibre alimentaire, l'exercice régulier, la gestion du stress et l'intégration de certains aliments spécifiques peuvent contribuer à atténuer les symptômes du syndrome. N'oubliez pas que la cohérence est la clé du succès. En intégrant progressivement ces conseils dans votre routine quotidienne, vous pourrez observer des changements positifs au fil du temps.
Continuez à vous informer, à écouter votre corps et à adapter ces recommandations à vos besoins individuels. N'oubliez pas que chaque petit pas compte dans votre parcours vers une meilleure santé. Restez motivée et persévérante, et n'hésitez pas à consulter un professionnel de la santé pour un suivi personnalisé. Découvrez aussi ici les accompagnements proposés par l'Odyssée Fertile si vous êtes en parcours PMA.
Si vous souffrez du syndrome des ovaires polykystiques (SOPK) et cherchez des solutions naturelles, ne cherchez pas plus loin. Bien qu'il n'existe pas de traitement universel p...
Si vous souffrez des douleurs du SOPK, ne désespérez pas - nous avons ce qu'il vous faut ! Dans cet article, découvrez des astuces simples mais efficaces pour apaiser ces maux et retrouver un peu de confort au quotidien. Des conseils pratiques qui peuvent faire toute la différence dans votre bien-être. Bien sûr, il n'existe pas de solution "miracle" quand il s'agit de douleurs, ce serait trop facile. Mais il existe beaucoup de façons de lutter contre celle-ci, et les résultats des méthodes varient d'une personne à l'autre. C'est pourquoi je vous encourage à tester beaucoup de choses, et à voir ce qui fonctionne le mieux pour vous. C'est parti !
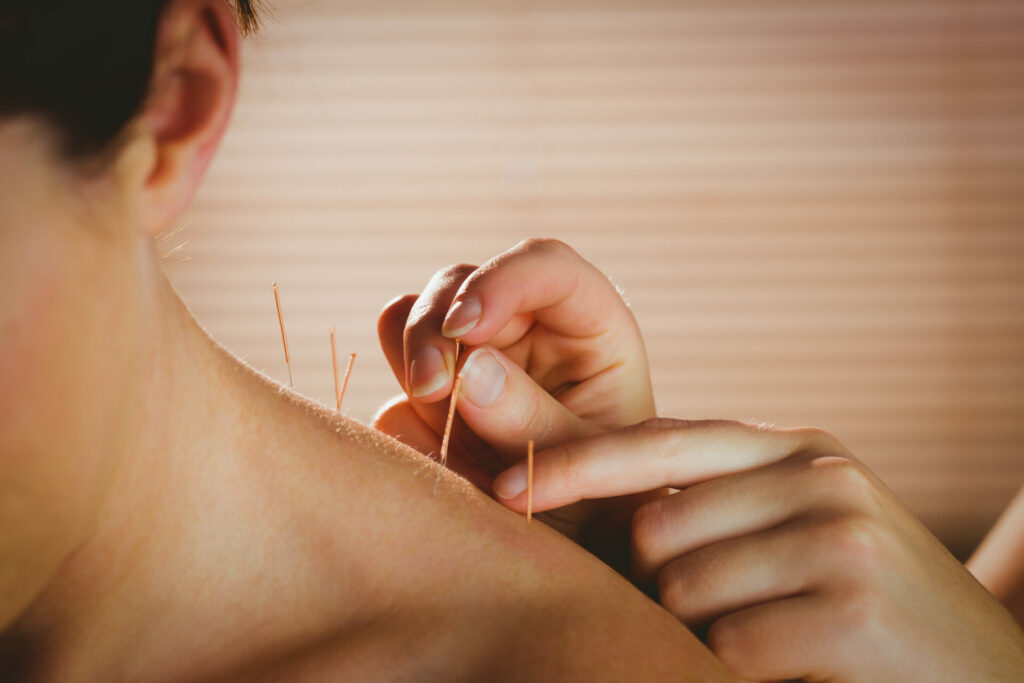
L'acupuncture est une méthode de médecine traditionnelle chinoise qui utilise des aiguilles pour soulager les douleurs liées au SOPK. Cette technique vise à stimuler les points d'énergie dans le corps, rétablissant ainsi l'équilibre et atténuant les symptômes du syndrome.
En plus de soulager la douleur, l'acupuncture peut aider à réguler les hormones chez les femmes atteintes du SOPK. En favorisant cet équilibre hormonal, cette pratique peut également contribuer à améliorer la fertilité chez ces femmes.
Cette approche alternative gagne en popularité parmi celles qui cherchent des solutions naturelles pour traiter le SOPK. Elle offre une option non médicamenteuse et complémentaire aux traitements conventionnels, offrant un moyen holistique de gestion des symptômes.
Des études ont montré que l'acupuncture peut réduire le stress et l'anxiété associés au SOPK tout en améliorant la qualité de vie globale des patientes. Cela montre comment cette technique ancienne peut apporter un soutien important aux femmes souffrant de ce syndrome hormonal complexe.

La maca, une plante des Andes, est reconnue pour ses propriétés adaptogènes. Elle peut jouer un rôle crucial dans l'équilibre hormonal et la réduction des symptômes du SOPK. Cette plante regorge de nutriments essentiels tels que des vitamines, minéraux et acides aminés.
[ note à ne pas utiliser si vous êtes en projet bébé]
Propriétés adaptogènes: La maca est connue pour sa capacité à aider le corps à s'adapter au stress et à réguler les fonctions physiologiques.
Équilibre hormonal: En agissant sur les hormones, la maca peut contribuer à atténuer les déséquilibres hormonaux souvent associés au SOPK.
Nutriments essentiels: Outre ses effets sur les hormones, la maca apporte une gamme de nutriments bénéfiques pour la santé globale du corps.
En intégrant la maca dans votre alimentation sous forme de poudre ou de complément alimentaire, vous pourriez potentiellement constater une amélioration significative de vos symptômes liés au SOPK. N'oubliez pas d'en parler avec un professionnel de santé avant d'introduire tout nouveau supplément dans votre routine quotidienne.
L'herbe médicinale du gattilier est utilisée depuis des siècles pour traiter les problèmes hormonaux chez les femmes. Elle peut contribuer à réguler le cycle menstruel et à atténuer les douleurs associées au SOPK en stimulant la production de progestérone naturelle dans le corps.
Le gattilier agit en influençant l'hypophyse, une glande située dans le cerveau qui contrôle la production d'hormones. En favorisant un équilibre hormonal adéquat, cette plante aide à réduire certains symptômes du SOPK tels que les règles irrégulières et la douleur pelvienne.
Des études ont montré que le gattilier peut être efficace pour améliorer la fertilité chez les femmes atteintes du SOPK. En régulant les niveaux d'hormones, il favorise un environnement hormonal propice à la conception.
Il est important de noter que bien que le gattilier soit souvent considéré comme sûr, il est recommandé de consulter un professionnel de santé avant de l'ajouter à votre routine, surtout si vous prenez déjà des médicaments ou si vous avez des conditions médicales préexistantes.

Les oméga-3 sont des acides gras essentiels présents dans des poissons gras comme le saumon et les sardines. Ces acides gras ont des propriétés anti-inflammatoires qui peuvent aider à réduire l'inflammation associée au SOPK, contribuant ainsi à atténuer les symptômes douloureux de cette condition.
De plus, la consommation régulière d'oméga-3 favorise la santé cardiovasculaire en aidant à maintenir un taux de cholestérol sain et en réduisant le risque de maladies cardiaques. Cette double action bénéfique sur l'inflammation et la santé globale en fait un allié précieux pour les personnes souffrant du syndrome des ovaires polykystiques.
Intégrer davantage d'oméga-3 dans votre alimentation peut se faire facilement en incluant du poisson gras deux fois par semaine ou en optant pour des compléments d'huile de poisson après consultation avec un professionnel de santé. Ces petites modifications peuvent apporter une grande amélioration dans la gestion des douleurs liées au SOPK tout en soutenant votre bien-être général.
Le curcuma est une épice dotée de propriétés anti-inflammatoires puissantes, idéale pour soulager les douleurs causées par le SOPK. Cette épice contient un composé actif appelé curcumine, reconnu pour ses nombreux bienfaits pour la santé.
La curcumine présente dans le curcuma peut aider à réduire l'inflammation, ce qui peut être bénéfique pour les personnes souffrant du syndrome des ovaires polykystiques.
En plus de son effet anti-inflammatoire, le curcuma a démontré des effets positifs sur la régulation des déséquilibres hormonaux souvent associés au SOPK.
Des études ont également montré que la consommation régulière de curcuma pourrait contribuer à améliorer la sensibilité à l'insuline chez les femmes atteintes du SOPK.
En intégrant le curcuma dans votre alimentation sous forme d'épice ou même en complément alimentaire, vous pouvez potentiellement profiter de ses effets anti-inflammatoires et hormonaux bénéfiques pour atténuer les symptômes liés au syndrome des ovaires polykystiques.

La natation est une activité physique recommandée pour les femmes souffrant du SOPK, en raison de son faible impact sur les articulations. Elle contribue à maintenir un poids santé en brûlant des calories tout en améliorant la sensibilité à l'insuline, ce qui peut être bénéfique pour les personnes atteintes de cette condition.
De plus, la natation favorise la relaxation et aide à réduire le stress, offrant ainsi un double avantage aux femmes atteintes du SOPK qui peuvent souvent ressentir des niveaux élevés de stress liés à leur état de santé. Cette combinaison d'avantages physiques et mentaux fait de la natation une option attrayante pour celles qui cherchent à gérer leur syndrome des ovaires polykystiques.
En pratiquant régulièrement la natation, ces femmes peuvent non seulement améliorer leur condition physique mais aussi trouver un soulagement au niveau mental grâce aux effets apaisants de cette activité aquatique. Cela crée un cercle vertueux où le bien-être général est renforcé par une approche holistique axée sur l'exercice physique adapté.
L'hypnose est une technique thérapeutique efficace pour gérer la douleur et le stress associés au SOPK. Elle permet de transformer les pensées négatives en positives, favorisant ainsi une attitude optimiste face à la maladie.
En induisant un état de relaxation profonde, l'hypnose peut significativement améliorer la qualité de vie des personnes atteintes du syndrome des ovaires polykystiques (SOPK). Cette méthode aide à réduire l'anxiété et peut même contribuer à atténuer les symptômes physiques souvent liés au SOPK.
Par le biais de séances régulières avec un hypnothérapeute qualifié, les patientes peuvent apprendre à mieux gérer leur douleur chronique et leur anxiété, ce qui peut impacter positivement leur bien-être général.
Dans certains cas, l'hypnose a montré des résultats prometteurs dans la régulation des cycles menstruels perturbés chez les femmes atteintes du SOPK. Cela souligne son potentiel non seulement pour soulager la souffrance émotionnelle mais aussi pour influencer positivement la santé physique des patientes.
La sophrologie est une méthode de relaxation qui se concentre sur des techniques de respiration, de visualisation et de méditation pour favoriser le bien-être émotionnel.
En aidant à réduire le stress et l'anxiété, la sophrologie peut être bénéfique pour les personnes souffrant du SOPK.
Cette pratique vise à instaurer un état de calme intérieur et d'équilibre émotionnel, ce qui peut aider à atténuer les douleurs associées au syndrome.
La sophrologie offre un moyen naturel et non invasif pour gérer les symptômes du SOPK en travaillant sur la détente physique et mentale.

Les techniques respiratoires spécifiques sont des alliées précieuses pour apaiser les douleurs du SOPK. Elles favorisent la relaxation, réduisent le stress et améliorent la circulation sanguine, contribuant ainsi à atténuer l'inconfort lié au syndrome.
Pratiquer ces exercices de respiration régulièrement peut offrir un soulagement immédiat aux personnes souffrant du SOPK. Ils peuvent être réalisés discrètement n'importe où et à tout moment, ce qui les rend accessibles dans les moments d'urgence ou de gêne.
Un exemple simple mais efficace est la respiration abdominale : en inspirant profondément par le nez en gonflant le ventre puis en expirant lentement par la bouche, on favorise une meilleure oxygénation du corps et une détente musculaire globale.
D'autres techniques comme la respiration carrée (inspirer sur 4 temps, retenir l'air sur 4 temps, expirer sur 4 temps) ou la cohérence cardiaque (respirer à un rythme précis pour équilibrer le système nerveux) sont également bénéfiques pour calmer les symptômes physiques et émotionnels associés au SOPK.
En intégrant ces exercices simples dans votre routine quotidienne, vous pouvez potentiellement réduire l'intensité des douleurs et améliorer votre bien-être général.
Les probiotiques sont de bonnes bactéries bénéfiques pour la santé intestinale, présentes dans des aliments fermentés comme le yaourt et la choucroute. Ils peuvent jouer un rôle crucial dans la régulation des hormones chez les femmes atteintes du SOPK.
Ces micro-organismes contribuent à améliorer la digestion en équilibrant la flore intestinale, ce qui peut aider à réduire l'inflammation associée au syndrome des ovaires polykystiques (SOPK). Introduire des aliments riches en probiotiques dans votre alimentation quotidienne pourrait donc être bénéfique pour atténuer certains symptômes du SOPK.
Des études ont montré que les probiotiques peuvent influencer positivement divers aspects de la santé, y compris le métabolisme hormonal et l'inflammation. En plus d'une alimentation saine et équilibrée, l'incorporation de ces bonnes bactéries peut constituer une approche naturelle pour soutenir votre bien-être général tout en ciblant spécifiquement les problèmes liés au SOPK.
En conclusion, les probiotiques offrent une solution naturelle potentiellement efficace pour aider à gérer les symptômes du syndrome des ovaires polykystiques (SOPK), grâce à leur capacité à réguler les hormones, améliorer la digestion et réduire l'inflammation.
L'ostéopathie est une approche holistique qui cherche à rétablir l'équilibre naturel du corps en utilisant des techniques manuelles douces. Cette méthode peut être bénéfique pour soulager les douleurs musculaires et articulaires souvent associées au SOPK, offrant un soulagement naturel sans recourir à des médicaments agressifs ou invasifs.
Les ostéopathes travaillent sur la structure du corps, y compris les muscles, les os et les articulations, pour améliorer la circulation sanguine et favoriser la guérison naturelle. En traitant le patient dans sa globalité, cette approche peut aider à réduire les tensions physiques liées au SOPK et à améliorer le bien-être général.
En combinant des manipulations ciblées avec des conseils sur le mode de vie et l'alimentation, l'ostéopathie offre une approche complète pour gérer efficacement les symptômes douloureux du syndrome des ovaires polykystiques. Il s'agit d'une alternative non invasive qui met l'accent sur la capacité innée du corps à se guérir lui-même.
Cette pratique thérapeutique peut constituer un complément précieux aux traitements conventionnels en aidant les patients atteints de SOPK à mieux gérer leurs inconforts physiques tout en favorisant leur bien-être global.
L'huile de nigelle est une huile végétale dotée de propriétés anti-inflammatoires et antioxydantes, idéales pour le SOPK. En application topique ou en complément alimentaire, elle peut contribuer à réduire l'inflammation caractéristique du syndrome et à soulager les douleurs qui y sont associées.
Cette huile précieuse offre un moyen naturel d'apaiser les symptômes inconfortables du SOPK sans recourir à des médicaments plus agressifs. Son utilisation polyvalente permet aux personnes atteintes de ce syndrome de l'intégrer facilement dans leur routine quotidienne.
Grâce à ses effets bénéfiques sur la santé hormonale et inflammatoire, l'huile de nigelle est reconnue pour aider à équilibrer les niveaux hormonaux perturbés chez les femmes atteintes du SOPK. Cela en fait un allié naturel précieux dans la gestion globale des symptômes liés au syndrome.
Le magnésium est un minéral essentiel qui joue un rôle crucial dans de nombreuses fonctions corporelles, y compris la régulation des hormones. Pour les femmes souffrant du SOPK, une supplémentation en magnésium peut contribuer à réduire les crampes musculaires et à améliorer l'humeur.
Il est possible de trouver du magnésium dans certains aliments courants tels que les légumes verts à feuilles (épinards, blettes), les noix (amandes, noix de cajou) et les graines (graines de citrouille, graines de chia).
En incluant ces aliments riches en magnésium dans votre alimentation quotidienne ou en optant pour des compléments alimentaires sous forme de capsules ou de poudre, vous pourriez potentiellement atténuer certains symptômes liés au SOPK et favoriser un meilleur équilibre hormonal.

Un régime axé sur des aliments riches en nutriments et aux propriétés anti-inflammatoires peut réduire l'inflammation liée au SOPK. En favorisant la consommation d'aliments tels que les fruits, légumes, noix, graines de lin ou encore le poisson gras comme le saumon, on peut atténuer les symptômes de cette condition.
De plus, une alimentation anti-inflammatoire ne profite pas seulement à la lutte contre le SOPK mais contribue également à améliorer la santé générale du corps. En incorporant ces aliments dans votre quotidien, vous favorisez un équilibre global propice au bien-être.
Les effets bénéfiques de cette approche nutritionnelle sont soutenus par des études montrant comment certains composants alimentaires peuvent influencer positivement l'inflammation corporelle. Par exemple, les acides gras oméga-3 présents dans les poissons gras ont démontré leur capacité à réduire l'inflammation et ainsi soulager les symptômes du SOPK.
Le Reiki est une technique de guérison énergétique qui se concentre sur le rétablissement de l'équilibre des énergies dans le corps. Cette méthode peut être bénéfique pour apaiser le stress, l'anxiété et les douleurs associées au SOPK. En favorisant la relaxation profonde, le Reiki contribue au bien-être mental des personnes atteintes du syndrome.
Le Reiki agit en harmonisant les flux d'énergie du corps, aidant ainsi à soulager les tensions physiques et mentales.
Des études ont montré que cette pratique alternative peut améliorer la qualité de vie en réduisant les symptômes négatifs tels que la fatigue et les troubles émotionnels.
Les séances de Reiki peuvent également aider à renforcer l'estime de soi et à promouvoir un sentiment global de calme intérieur chez les femmes souffrant du SOPK.
En intégrant le Reiki dans leur routine bien-être, certaines personnes constatent une diminution significative des inconforts liés au SOPK tout en cultivant une meilleure connexion avec leur propre corps.
En explorant diverses approches telles que l'acupuncture, la maca, le gattilier et bien d'autres, vous avez pris des mesures positives pour gérer les douleurs du SOPK de manière holistique. Chaque méthode offre des bienfaits uniques qui peuvent contribuer à votre bien-être global. En intégrant ces pratiques dans votre routine, vous pouvez découvrir ce qui fonctionne le mieux pour vous et votre corps.
Continuez à être ouverte à de nouvelles possibilités et à adapter ces solutions à vos besoins individuels. N'oubliez pas que la clé réside dans la cohérence et l'écoute de votre corps. En prenant soin de vous de manière proactive, vous pouvez améliorer votre qualité de vie malgré les défis du SOPK. Restez engagée envers votre santé et n'hésitez pas à consulter des professionnels de la santé pour un soutien supplémentaire. Découvrez également nos accompagnements ici.
Si vous souffrez des douleurs du SOPK, ne désespérez pas - nous avons ce qu'il vous faut ! Dans cet article, découvrez des astuces simples mais efficaces pour apaiser ces maux ...
Dans cet article, nous allons explorer la relation entre le syndrome des ovaires polykystiques (SOPK) et la perte de poids. Nous verrons comment le poids peut être affecté par le SOPK et comment cela peut influencer les symptômes de la maladie. Nous aborderons également l'importance de comprendre cette relation pour une gestion efficace du poids chez les femmes atteintes de SOPK.
Pour commencer, nous allons nous pencher sur l'un des symptômes majeurs du syndrome des ovaires polykystiques (SOPK) : l'insulinorésistance. L'insulinorésistance est un état dans lequel les cellules du corps ne répondent pas correctement à l'insuline, une hormone essentielle à la régulation du taux de sucre dans le sang.
Chez les femmes atteintes de SOPK, l'insulinorésistance est courante et peut avoir un impact significatif sur le métabolisme et le poids corporel. L'insuline étant moins efficace pour transporter le glucose dans les cellules, cela peut entraîner une augmentation des niveaux de sucre dans le sang, appelée hyperglycémie. L'organisme réagit en produisant davantage d'insuline pour essayer de compenser, ce qui peut conduire à une surproduction de cette hormone.
Cette surproduction d'insuline stimule la production de testoterone, des hormones masculines, ce qui peut entraîner des symptômes tels que l'acné, l'excès de pilosité et les troubles menstruels. De plus, l'insulinorésistance favorise la prise de poids, en particulier au niveau de la région abdominale.
Notons que l'insulinorésistance chez les femmes atteintes de SOPK n'est pas uniquement liée à un excès de poids, bien qu'il puisse être un facteur contributif. Même les femmes atteintes de SOPK ayant un indice de masse corporelle normal peuvent présenter une insulinorésistance. C'est pourquoi il est essentiel de reconnaître ce symptôme et de prendre des mesures pour le gérer.
La gestion de l'insulinorésistance chez les femmes atteintes de SOPK peut se faire par le biais de stratégies telles que l'adoption d'un régime alimentaire équilibré et la pratique régulière d'une activité physique. Un régime alimentaire riche en fibres, en légumes non féculents et en protéines maigres peut aider à stabiliser les niveaux de sucre dans le sang et à améliorer la sensibilité à l'insuline. De plus, des exercices physiques réguliers peuvent contribuer à la régulation du métabolisme et à la perte de poids. On y reviendra plus loin.

Il est courant de penser que la perte de poids est la solution pour gérer les symptômes du syndrome des ovaires polykystiques (SOPK).
Cependant, il est faut comprendre que cela ne s'applique pas à toutes les femmes atteintes de SOPK. En effet, si vous avez un indice de masse corporelle normal, perdre du poids n'aidera pas vos symptômes ou votre fertilité.
Le SOPK est une condition hormonale complexe qui entraîne des déséquilibres hormonaux, une résistance à l'insuline et des problèmes métaboliques. Si vous n'êtes pas en surpoids, concentrez-vous sur les autres facteurs.
Donc, le SOPK est une condition hormonale complexe qui perturbe le métabolisme et entraîne (souvent) une prise de poids. L'insulinorésistance, qui est l'un des principaux symptômes du SOPK, rend difficile la perte de poids et la gestion du poids chez les femmes atteintes de cette condition.
En gardant ça à l'esprit, il est important de se rappeler que la prise de poids n'est pas une question de volonté ou de manque de contrôle. Au contraire, il s'agit d'une conséquence directe des déséquilibres hormonaux et métaboliques associés au SOPK. Il est essentiel de se déculpabiliser et de se concentrer sur la gestion des symptômes plutôt que de se focaliser uniquement sur le poids.
La déculpabilisation est un élément crucial dans le parcours des femmes atteintes de SOPK. En comprenant que ce n'est pas leur faute, elles peuvent adopter une approche plus bienveillante envers elles-mêmes et trouver des solutions adaptées pour gérer leur poids et leurs symptômes.
Aussi, soulignons que la prise de poids n'est pas nécessairement un indicateur de la gravité du SOPK. Certaines femmes atteintes de SOPK peuvent présenter un poids normal, tandis que d'autres peuvent être en surpoids ou obèses. Chaque personne est différente et réagit différemment à la condition. La gestion des symptômes et la recherche d'un équilibre hormonal sont des objectifs clés, quel que soit le poids corporel.
Si vous souffrez du syndrome des ovaires polykystiques (SOPK) et que vous êtes en surpoids, il est important de mettre en place des ajustements alimentaires pour favoriser une perte de poids en douceur et durable. Voici quelques idées et stratégies alimentaires qui peuvent vous aider dans votre démarche :
Bien sûr, il est recommandé de consulter un professionnel de la santé ou un nutritionniste pour obtenir des recommandations personnalisées en fonction de vos besoins et de votre condition médicale. Une approche holistique, combinant des ajustements alimentaires, une activité physique adaptée et une gestion du stress peut être la clé pour atteindre vos objectifs de perte de poids dans le cadre du SOPK.
Dans cette section, nous proposons quelques idées d'exercices physiques adaptés aux femmes atteintes de SOPK et en surpoids qui souhaitent perdre du poids de manière douce et progressive.
Surtout, essayez de choisir des activités qui vous plaisent afin de les intégrer facilement à votre routine quotidienne. Si vous préférez faire du vélo, de la danse ou tout autre sport, n'hésitez pas à les pratiquer. L'essentiel est de rester actif et de trouver des activités que vous appréciez.
En plus de la prise de poids, les femmes atteintes de SOPK peuvent également souffrir d'autres symptômes tels que l'acné, l'hirsutisme (croissance excessive des poils) et des problèmes de fertilité. Ces symptômes peuvent avoir un impact significatif sur la qualité de vie et nécessitent une prise en charge médicale appropriée.
Il est donc réducteur de se concentrer uniquement sur la perte de poids dans le cadre d'un SOPK.
Nous l'avons vu : l'inflammation joue un rôle clé dans les symptômes du SOPK, tels que l'insulinorésistance et la prise de poids. Il est donc essentiel d'adopter une alimentation qui aide à réduire cette inflammation et à gérer les symptômes du syndrome.
Une alimentation anti-inflammatoire se compose principalement d'aliments entiers et non transformés tels que des fruits, des légumes, des céréales complètes, des légumineuses, des noix et des graines. Ces aliments sont riches en antioxydants, en fibres et en nutriments essentiels, ce qui favorise une réduction de l'inflammation dans le corps.
Les bienfaits d'une alimentation anti-inflammatoire pour les femmes atteintes de SOPK sont nombreux. Tout d'abord, cela aide à réduire les niveaux d'insulinorésistance, ce qui améliore la gestion du poids. En réduisant l'inflammation, cela peut également aider à atténuer les symptômes du SOPK tels que les problèmes de peau et les troubles hormonaux.
Voici quelques conseils pour intégrer des aliments anti-inflammatoires dans votre alimentation quotidienne :
En adoptant une alimentation anti-inflammatoire, vous pouvez aider à gérer les symptômes du SOPK de manière naturelle et améliorer votre bien-être général. N'oubliez pas de consulter un professionnel de la santé ou un nutritionniste pour obtenir des conseils personnalisés sur votre alimentation et votre gestion des symptômes.
Dans la même logique, il faut essayer d'éviter les aliments pro-inflammatoires qui peuvent aggraver les symptômes du SOPK. Voici quelques aliments courants à éviter :
En évitant ces aliments pro-inflammatoires, vous pouvez contribuer à réduire l'inflammation dans votre corps et à gérer les symptômes du SOPK de manière plus efficace. N'oubliez pas de consulter un professionnel de la santé ou un nutritionniste pour obtenir des conseils personnalisés adaptés à votre situation.
Pour perdre du poids, il est essentiel de créer un déficit calorique, c'est-à-dire consommer moins de calories que celles que notre corps utilise. Non, ne sortez pas votre calculette et votre carnet de notes : il est possible (et souhaitable) d'atteindre ce déficit calorique de manière douce et progressive.
Dans le cas du syndrome des ovaires polykystiques (SOPK), la gestion du poids peut être plus complexe en raison de l'impact de la maladie sur le métabolisme. Cependant, avec les bonnes stratégies, il est possible d'atteindre un déficit calorique adapté.
Pour créer un déficit calorique tout en prenant en compte les particularités du SOPK, il est essentiel de se concentrer sur l'équilibre nutritionnel, la gestion de la glycémie et la satisfaction alimentaire. Il ne s'agit pas simplement de réduire les calories de manière drastique, ce qui peut être néfaste pour la santé et difficile à maintenir sur le long terme.
Il est préférable d'adopter une approche globale qui intègre des aliments sains et nutritifs tout en contrôlant les portions. Cela peut inclure l'augmentation de la consommation de légumes, de fruits, de protéines maigres et de grains entiers, tout en réduisant la consommation d'aliments transformés et d'aliments riches en calories vides.
De plus, il est important d'écouter son corps et de manger selon ses besoins physiques et émotionnels. La satisfaction alimentaire joue un rôle essentiel dans la gestion du poids, car elle permet de se sentir rassasié et satisfait, ce qui réduit les risques de frénésie alimentaire et de reprise de poids. Astuce rapide : essayez de manger plus lentement, et surtout en conscience.
Les régimes restrictifs et les méthodes rapides peuvent entraîner des déséquilibres hormonaux et des effets yo-yo, ce qui est particulièrement problématique pour les femmes atteintes de SOPK.
Pour une gestion du poids efficace et durable, il est préférable d'adopter un changement de mode de vie global et équilibré. Cela implique d'apporter des ajustements progressifs à son alimentation et à son activité physique. Plutôt que de se focaliser uniquement sur la perte de poids, il est essentiel de se concentrer sur une approche holistique de la santé et du bien-être.
Des habitudes alimentaires saines et durables, telles qu'une alimentation équilibrée riche en fruits, légumes, protéines maigres et grains entiers, peuvent favoriser une gestion du poids optimale pour les femmes atteintes de SOPK. De plus, l'adoption d'une pratique régulière d'exercices physiques, adaptée à ses capacités et préférences, peut contribuer à renforcer le métabolisme et à améliorer l'équilibre hormonal.
Il est également crucial d'être patiente et d'écouter son corps dans ce processus. Chaque personne est unique, et il est important de trouver des approches personnalisées qui fonctionnent le mieux pour soi. Un soutien médical et professionnel peut également s'avérer bénéfique pour obtenir des conseils et des stratégies adaptées à ses besoins spécifiques. En adoptant une approche globale et durable, il est possible pour les femmes atteintes de SOPK de trouver un équilibre sain et de maintenir leur poids de manière optimale.
J'espère que cet article vous sera utile. Si vous êtes ici car vous suivez une procédure de PMA, sachez que je propose différents accompagnements que vous pouvez trouver ici. À bientot sur Odyssée Fertile !
Dans cet article, nous allons explorer la relation entre le syndrome des ovaires polykystiques (SOPK) et la perte de poids. Nous verrons comment le poids peut être affecté par le SOPK et commen...